Metformin und Typ-2-Diabetes mellitus / Grundversorgung
Einführung
Die Vorteile der Behandlung von Typ-2-Diabetes mellitus (DM2) hängen mit seinen Auswirkungen auf mikrovaskuläre und makrovaskuläre Komplikationen im Zusammenhang mit langfristiger Hyperglykämie zusammen. 1929 wurde Insulin entdeckt und in den fünfziger Jahren begann die Verwendung von Sulfonylharnstoffen und Biguaniden. Insbesondere wurde Metformin 1957 vermarktet, was 50 Jahre seiner Verwendung im Bereich Diabetes markiert., Aber erst 1998 veröffentlichte er die Ergebnisse der größten Interventionsstudie bei Patienten mit T2DM, der britischen prospektiven Diabetes-Studie (UKPDS), die zeigte, dass eine intensive Behandlung von Hyperglykämie langfristig das Auftreten von mikrovaskulären Komplikationen reduzieren kann, jedoch nur in der Untergruppe der mit Metformin behandelten übergewichtigen Patienten, der Morbiditäts-und Mortalitätskardiovaskular1 (Abb. 1)., Mit der Veröffentlichung dieser Ergebnisse wurde die Verwendung dieses Arzneimittels wiederbelebt, die sich nicht mehr auf die Behandlung von DM2 beschränkt, wie es in den jüngsten Leitlinien der klinischen Praxis empfohlen wird2-4 und der Standard für den Vergleich neuer Arzneimittel und therapeutischer Strategien.
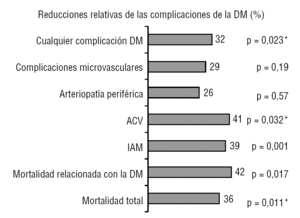
Abbildung 1 Vorteile der Metforminbehandlung in der UKPDS1-Studie. 1.,704 übergewichtige Patienten wurden randomisiert auf konventionelle Behandlung (411) oder intensive Behandlung: Metformin (342), Sulfonylharnstoffe (542) oder Insulin (409). ACV: Schlaganfall, DM: diabetes mellitus; AMI: akuter Myokardinfarkt. * Signifikante Unterschiede zu Insulin und Sulfonylharnstoffen.,
Dieser Artikel wird die Beweise für die Vorteile der Metforminbehandlung bei DM2 sowohl allein als auch in Kombination mit anderen oralen Arzneimitteln und Insulin sowie die wachsende Kritik an seinen Kontraindikationen für das Risiko einer Laktatazidose aktualisieren.,
pharmakologische Wirkungen von Metformin und Kontraindikationen
Wirkmechanismus und vorteilhafte Wirkungen
der Hauptwirkungsmechanismus von Metformin ist die Verringerung der Leberzuckerproduktion durch Verringerung der Lebergluconeogenese, obwohl es in geringerem Maße auch die Glukoseaufnahme in der Muskelzelle5, 6. Metformin ist das einzige empfohlene Biguanid, sowohl bei Erwachsenen als auch bei Jugendlichen und Kindern über 10 Jahren, da Phenformin und Buformin ein unannehmbar hohes Risiko für Laktatazidose haben.6,
seine Wirksamkeit ähnelt der von Sulfonylharnstoffen (Verringerung des HbA1c zwischen 1, 5 und 2%), jedoch ohne Gewichtszunahme oder Hypoglykämie und ist mit einer Verringerung der Blutdruckwerte, Triglyceriden, Gesamtcholesterin und Lipoproteinen niedriger Dichte,PAI-1 und anderen Markern für Gefäßentzündungen verbunden5, 6. In einer kürzlich durchgeführten Cochrane-Metaanalyse wurde in klinischen Studien keine Gewichtsreduktion im Vergleich zu Placebo oder Diät beobachtet, aber in Studien gegen Sulfonylharnstoffe, Glitazone oder Insulin5 wurde eine geringere Gewichtszunahme beobachtet., Es wird auf dem Nierenweg ohne Metabolisierung eliminiert.
Dosierung und Dosierungsschema
Eine Tablette pro Tag (850 mg) sollte mit der Hauptmahlzeit begonnen werden, um gastrointestinale Nebenwirkungen zu mildern. Die Dosen sollten je nach klinischem Ansprechen alle 1 bis 2 Wochen auf maximal 2 bis 3 Tabletten erhöht werden, da das Ansprechen dosisabhängig ist. 85% der Patienten erreichen die maximale Reduktion von HbA1c (2%) mit Dosen von 2.000 mg, ohne weitere Reduktionen bei Erreichen von 2.500 mg6. Allerdings, 2.,550 mg war die mittlere Tagesdosis, die in der UKPDS1-Studie verwendet wurde.
Nebenwirkungen
Die häufigste Nebenwirkung ist eine gastrointestinale Intoleranz: Bauchschmerzen, Blähungen und insbesondere Durchfall (30%), der dosisabhängig, selbstlimitierend und vorübergehend ist und normalerweise durch Verringerung der Dosis des Arzneimittels überwiesen wird. 5% der Patienten tolerieren nicht einmal die Mindestdosie6. Andere Effekte, wie metallischer Geschmack, sind viel seltener. Vitamin-B12-Absorptionsdefizit, beobachtet bei 30% der Patienten, verursacht selten perniziöse Anämie.,
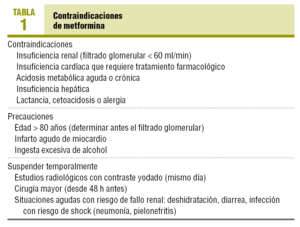
Die schwerwiegendste nachteilige Wirkung, obwohl sehr selten, ist die Laktatazidose, die zu ihrer Kontraindikation bei Nieren-oder Herzinsuffizienz und anderen dafür prädisponierenden Situationen geführt hat (Tabelle 1). Die Behandlung sollte bei akutem Myokardinfarkt( AMI), schweren Infektionen und anderen Situationen, die für akutes Nierenversagen oder Azidose (Dehydratation, schwerer Durchfall) prädisponieren, vorübergehend abgebrochen werden. Geplante größere Operationen sollten 48 h früher abgebrochen werden., Bei radiologischen Untersuchungen mit jodiertem Kontrast genügt es, diese am Testtag auszusetzen.
Laktatazidose im Zusammenhang mit Metformin
Das Risiko einer Laktatazidose war das Haupthindernis für die Verwendung von Metformin, obwohl es seit 1957 auf dem Markt erhältlich ist. Es ist sehr selten und seine Inzidenz wird auf etwa 3 Fälle pro 100.000 Patienten/Jahr geschätzt6., Praktisch alle Fälle sind bei Personen mit Niereninsuffizienz und in Situationen von Hypoxämie wie Schock aufgetreten, bei denen die Mortalität bis zu 50% beträgt 7. In den letzten Jahren wurde die Rolle von Metformin bei der Laktatazidose in Frage gestellt, und es wurde angenommen, dass es sich um einen nicht kausalen Zusammenhang bei Patienten mit schwerer akuter Krankheit7-9 handeln könnte und dass es sogar eine schützende Wirkung auf die Mortalität im Zusammenhang mit Laktatazidose bei Patienten haben könnte, die es EINNEHMEN7., So haben Patienten, die mit Metformin behandelt werden,in Beobachtungsstudien ein Laktatazidose-Risiko, das dem aller Diabetiker gleich oder niedriger ist10, 11. Tatsächlich wurde im Cochrane Review, der 206 vergleichende klinische Studien und Kohortenstudien seit 1959 umfasst (47.846 Patientenjahre, die mit Metformin behandelt wurden, und 38.221 Patientenjahre in den Kontrollgruppen), kein Zusammenhang von Metformin mit Laktatazidose oder Milchsäurekonzentrationen nachgewiesen 8., In derselben Überprüfung gab es keinen Unterschied in der Inzidenz von Laktatazidose (Differenz, 0,00); Die oberen Grenzen des 95% – Konfidenzintervalls lagen bei 6,3 pro 100.000 für Metformin und 7,8 für Vergleichswerte8. Darüber hinaus haben verschiedene Beobachtungsstudien gezeigt, dass Metformin bei Patienten mit Nieren-oder Herzinsuffizienz angewendet wird, bei denen es theoretisch kontraindiziert ist, ohne dass die Inzidenz von Laktatazidose beobachtet wird10-15 (Tabelle 2). Somit liegt der Prozentsatz der Patienten mit einer Kontraindikation zwischen 25 und 75% 16., Fälle werden jedoch weiterhin veröffentlicht,was als Publikationsverzerrung für Fälle interpretiert wird, in denen diese Komplikation bei einem mit Metformin behandelten Patienten auftritt7, 9.
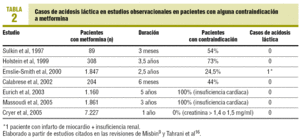
zusammenfassend ist die Anzahl der Fälle von Metformin-assoziierter Laktatazidose angesichts der derzeit weit verbreiteten Verwendung gering. Die Tatsache, dass Metformin bei Patienten mit Kontraindikationen ohne Probleme angewendet wurde, kann als Beweis dafür interpretiert werden, dass es keine Laktatazidose produziert.9, Fälle von Überdosierung von Laktatazidose bei jungen Patienten mit suizidalen Absichten weisen jedoch darauf hin, dass eine Metforminakkumulation bei Nierenversagen bei Risikopatienten zu einer Laktatazidose führen kann. Wenn jedoch Überdosierungsfälle ausgeschlossen werden, sind Experten der Ansicht, dass die meisten Fälle nicht direkt durch Metformin verursacht werden7, 9, 17.
sollten Metformin-Kontraindikationen geändert werden?,
Metformin ist hauptsächlich in Situationen kontraindiziert, die für eine Laktatazidose prädisponieren: Nierenversagen (aufgrund des Risikos einer Arzneimittelakkumulation), Situationen, die für Hypoxie (chronisches Herz-oder Atemversagen) prädisponieren, Leberzirrhose mit Leberversagen, Alkoholismus und in akuten Situationen wie Dehydratation, AMI oder Schock (Tabelle 1)., Es kann bei älteren Patienten verschrieben werden, obwohl die glomeruläre Filtration immer vorher berechnet werden sollte, da Serumkreatinin bei älteren Menschen, insbesondere bei Frauen, kein zuverlässiges Maß für die Nierenfunktion ist.
Wenn Metformin-Kontraindikationen strikt eingehalten würden, würde einer großen Anzahl von Patienten der Nutzen der Behandlung vorenthalten, so dass viele Autoren befürworten, sie nicht systematisch auszusetzen, da es nicht genügend Beweise gibt, um dies zu rechtfertigen16-20., Für McCormack et al. überwiegen die Vorteile der Metforminbehandlung bei Patienten mit Nieren-oder Herzinsuffizienz bei weitem das potenzielle Risiko einer Laktatazidose.
Metformin und Nierenversagen
Das Datenblatt in den Vereinigten Staaten betrachtet Kreatinin als Kontraindikation > 1,5 mg / ml bei Männern und 1,4 bei Frauen, während es in Europa kontraindiziert ist glomeruläre Filtration weniger als 60 ml / min, und in einigen regionalen Richtlinien ist es erlaubt, bis zu Werten nicht niedriger als 30 ml / min19, 20., Es gibt jedoch keine Hinweise auf den Grad der Nierenfunktion, der die Laktatazidose schützt oder prädisponiert. 17,19 Beispielsweise wurden in einer klinischen Studie, in der 393 Patienten mit Nierenfunktionsstörung (Serumkreatinin zwischen 1, 3 und 2, 2 mg/dl), die von anderen chronischen Erkrankungen begleitet wurden, die auch Metformin kontraindizierten (ischämische Herzkrankheit, COPD und Herzinsuffizienz), randomisiert, um Metformin zu folgen oder abzubrechen, ohne Unterschied in Komplikationen und keine Fälle von Laktatazidose wurden im 4-Jahres-Zeitraum beobachtet15., Die Autoren kommen zu dem Schluss, dass es verwendet werden kann, solange das Serumkreatinin 2,2 mg/ml nicht überschreitet, und halten seine Suspension bei ischämischer Herzkrankheit, COPD oder Herzinsuffizienz nicht für notwendig15. Auf der anderen Seite wurden kürzlich 2 britische Bevölkerungsstudien veröffentlicht,die die durch die Modifikation der Diät bei Nierenerkrankungen (Mdrd) geschätzte glomeruläre Filtrationsrate bei Diabetikern analysieren, um eine sichere Schwelle für die Verschreibung zu erstellen19, 20. In der Studie von Warren et al19, 11.,297 Diabetiker, die mit Metformin behandelt wurden, wird eine glomeruläre Filtrationsrate von 40 ml/min oder sogar 36 ml/min als untere Grenze für ihre Verschreibung festgelegt, die alle mit dem Medikament behandelten Patienten einschließen würde. In dieser Studie hatten 25, 5% der Patienten Kontraindikationen für glomeruläres Filtrat 20. Dieser Vorschlag erscheint angesichts der großen Anzahl älterer Menschen, denen die Vorteile der Metforminbehandlung durch die weit verbreitete Anwendung von MDRD vorenthalten werden könnten, sehr vernünftig., Andererseits sollte darauf bestanden werden, dem Patienten beizubringen, dass er ihn angesichts einer akuten Situation, die für eine Laktatazidose prädisponiert, sofort aussetzen sollte (Tabelle 1).
Metformin und Herzinsuffizienz
Metformin ist bei Herzinsuffizienz, die eine medikamentöse Behandlung erfordert, in Europa kontraindiziert, während es in den USA nur in den Klassen III-IV der Klassifikation der New York Heart Association (NYHA) vorkommt., Verschiedene Beobachtungsstudien zeigen jedoch, dass die Behandlung mit Metformin bei Patienten mit Herzinsuffizienz sicher ist13,14,16 und einige Autoren schlagen vor, dass es in dieser Situation nicht kontraindiziert sein soll14-18. In 2 Beobachtungsstudien, die in Schottland (Tayside), 13 und in den Vereinigten Unidos14 durchgeführt wurden und den Patienten mindestens ein Jahr nach der Entlassung folgten, haben wir signifikante Kürzungen der Krankenhauseinweisungen beobachtet (Odds Ratio = 0,87), 13 und in der Gesamtmortalität (OR = 0,70 und 0,86)13,14 im Vergleich zu anderen oralen Medikamenten oder Insulin., Angesichts dieser Ergebnisse erscheint es sinnvoll, Metformin bei Feststellung des Patienten aufrechtzuerhalten17, 18 und es zumindest vorübergehend in Situationen einer Verschlimmerung oder Verschlimmerung der Herzinsuffizienz auszusetzen17. Das Produktdatenblatt sollte wahrscheinlich nur bei schwerer Herzinsuffizienz (Grad III und IV der NYHA-Klassifikation) modifiziert und kontraindiziert werden, dh wenn Dyspnoe die Aktivität des Patienten signifikant einschränkt und daher das Risiko einer akuten Dekompensation höher ist.,
Metformin als Medikament erster Wahl
Sowohl das gemeinsame Dokument der amerikanischen (ADA) als auch der europäischen Diabetes-Gesellschaften (EASD) zur Behandlung von DM24 und der Leitfaden der International Diabetes Federation (IDF)3 Betrachten Metformin als Medikament erster Wahl als Monotherapie, wobei die anderen oralen Medikamente und Insulin für die kombinierte Behandlung mit Metformin reserviert sind (Abb. 2)., Diese Empfehlungen und der Behandlungsalgorithmus wurden in das jährliche Empfehlungsdokument der ADA standards of Care von 2007 aufgenommen (verfügbar unter: http://care.diabetesjournals.org/cgi/reprint/30/suppl_1/S4).
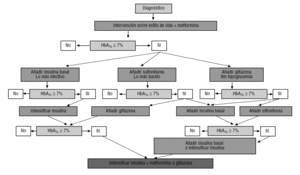
Es wurde traditionell empfohlen, bei übergewichtigen Patienten mit Metformin und bei normalgewichtigen Patienten mit einem Secretagogue zu beginnen., Beide Richtlinien sind jedoch der Ansicht, dass Metformin immer die Wahl ist, da es gegenüber den übrigen oralen Arzneimitteln klare Vorteile hat, da es die Insulinsensitivität verbessert und keine Gewichtszunahme oder Hypoglykämie beinhaltet3, 4.
um festzustellen, ob Glitazon als Ausgangsarzneimittel vorzuziehen ist, wurde die Adopt-Studie (Diabetes Outcome Progression Trial) entwickelt, in der 4.360 Patienten mit DM2 ohne medikamentöse Behandlung randomisiert wurden, bevor sie bis zu 8 mg Rosiglitazon, bis zu 15 mg Glibenclamid und bis zu 2 g Metformin erhielten 21., Die kumulative Inzidenz von Monotherapieversagen (Hauptvariable) nach 5 Jahren betrug 15% mit Rosiglitazon, 21% mit Metformin und 34% mit Glibenclamid, mit relativen Risikoreduktionen von 32% (Rosiglitazon versus Metformin) und 63% (Rosiglitazon versus Glibenclamid). Rosiglitazon hatte eine größere Gewichtszunahme und Ödeme als Metformin und Glibenclamid, aber weniger gastrointestinale Wirkungen als Metformin und weniger Hypoglykämie als Glibenclamid., Obwohl die Ergebnisse der glykämischen Kontrolle bei Rosiglitazon besser erscheinen, bleibt Metformin angesichts der höheren Kosten und der höheren Häufigkeit von Nebenwirkungen von Rosiglitazon das Medikament der Wahl.,
kombinierte Behandlung von Metformin mit anderen oralen Arzneimitteln
zur Verbesserung der Blutzuckerkontrolle, wenn die Monotherapie fehlschlägt Alle Behandlungsrichtlinien schlagen vor, ein zweites orales Arzneimittel hinzuzufügen2, 3, obwohl die jüngste ADA / EASD4 auf demselben Niveau die Zugabe von nächtlichem Insulin (die Option, die sie für am wirksamsten hält), ein Sulfonylharnstoff (die wirtschaftlichste Option) oder ein Glitazon (die Option mit geringerem Hypoglykämierisiko) vorschlägt (Abb. 2)., Die Begründung der Kombinationstherapie beruht nicht nur auf dem Versagen der Langzeitmonotherapie, sondern auch darauf, dass es möglich ist, die synergistische Wirkung verschiedener Wirkmechanismen von Arzneimitteln zu nutzen.
die Kombination von Metformin und einem Sulfonylharnstoff bildet die Assoziation mit den meisten Anwendungserfahrungen. Die Zugabe von Metformin zu Patienten, die mit Sulfonylharnstoff behandelt werden, verringert HbA1c um 1,5 bis 2 Punkte, ohne die Anzahl der Hypoglykämie2,5,6 signifikant zu erhöhen., Es wurde auch gezeigt, dass andere orale Arzneimittelassoziationen wirksam sind, obwohl die beobachteten Reduktionen von HbA1c von der Wirksamkeit des hinzugefügten Arzneimittels abhängen und nicht größer sind als die mit der Kombination von Sulfonylharnstoff plus Metformin2 beschriebenen. Die GEDAPS-Gruppe entscheidet sich in ihrem neuen Algorithmus (verfügbar unter: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf) für diese Assoziation, obwohl sie auch die Zugabe von nächtlichem Insulin als optionale Alternative in Betracht zieht (Abb. 3)., Eine Zwischenanalyse der Rekordstudie (Rosiglitazon, das auf kardiale Ergebnisse und die Regulation der Glykämie bei Diabetes untersucht wurde) wurde kürzlich veröffentlicht, in der Rosiglitazon, das Sulfonylharnstoff oder Metformin zugesetzt wurde, mit der Kombination von Sulfonylharnstoff und Metformin verglichen wurde, ohne signifikante Unterschiede in der kardiovaskulären Morbidität und Mortalität zwischen den drei Regimen22., Bis jedoch die endgültigen Ergebnisse dieser Studie bekannt sind (Ende 2008), werden wir nicht wissen können, ob, wie durch den ADA/EASD-Algorithmus festgestellt, die Assoziation von Glitazon plus Metformin auf dem gleichen Niveau wie die von Sulfonylharnstoff plus Metformin4 betrachtet werden kann.
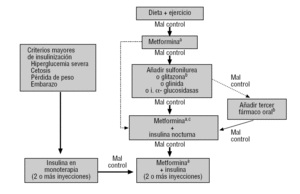
Abbildung 3 Gedaps Gruppe Typ-2-diabetes-mellitus-Behandlung-Algorithmus. Verfügbar in: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf. In gestrichelte Linie, andere Alternativen zu prüfen., wenn es kontraindiziert oder nicht vertragen wird, sollten Sie andere Medikamente (normalerweise ein Sulfonylharnstoff) in Betracht ziehen. bberücksichtigen Sie Glitazon bei abdominaler Fettleibigkeit: geringeres Risiko für Hypoglykämie, aber höhere Kosten als Sulfonylharnstoff. wenn der Patient 2 oder mehr orale Medikamente einnimmt, halten Sie die gleiche Dosis Metormin ein und beenden Sie den Rest sofort. normalerweise: Metoformin plus Sulfonylharnstoffe plus Glitazon.,
Assoziation von Metformin-Sulfonylharnstoff und Mortalität
In der UKPDS-Studie wurde dieser Zusammenhang unter Verwendung der zufälligen Zuordnung der Behandlung mit Metformin bei einer Untergruppe von Patienten mit schlechter Kontrolle trotz maximaler Dosen von Sulfonylharnstoff (Clorporpramida oder Glibenclamid) getestet 6,6 Jahre Nachbeobachtung ein signifikanter Anstieg der Mortalität im Zusammenhang mit Diabetes (RR = 1,96, p = 0,0039) im Vergleich zu der Gruppe, die allein mit dem Sulfonylharnstoff fortsetzte, was sie stellen die Sicherheit dieses kombinación1 in Frage., Die Autoren führten diese Tatsache auf Zufälligkeit zurück, da beide Gruppen zusätzlich zu der geringen Anzahl von Ereignissen eine geringere Mortalität als erwartet im Vergleich zur Gesamtkohorte der Studie aufwiesen. Obwohl die Mortalität bei Patienten, die mit der Kombination behandelt wurden, höher war, war die Gesamtzahl der kardiovaskulären Ereignisse ähnlich1. Auf der anderen Seite eine Beobachtungsstudie der Scottish Tayside Group während des Jahrzehnts 1991-2000 bei einer Bevölkerung von 5.,730 Patienten zeigten auch eine höhere angepasste kardiovaskuläre Mortalität bei Patienten, die mit Kombination (ODER = 2,43) oder Sulfonylharnstoff allein (ODER = 1,70) im Vergleich zu Metformin Sola23 behandelt wurden. In der Untergruppe, die gleichzeitig mit beiden Arzneimitteln behandelt wurde, wurde jedoch eine Verringerung der angepassten kardiovaskulären Mortalität um 38% (ODER = 0, 62) beobachtet. In jüngerer Zeit wurde schließlich eine weitere Beobachtungsstudie mit Daten aus einem Datensatz aus der Region Saskatchewan (Kanada) mit der größten Stichprobengröße veröffentlicht (12.,188 Patienten) und auch 10 Jahre Nachsorge (1991-2000). In dieser Studie war die angepasste kardiovaskuläre Mortalität im Vergleich zu Sulfonylharnstoff allein in der Gruppe, die mit der Kombination von Metformin plus Sulfonylharnstoff (ODER = 0, 61) oder Metformin allein (oder = 0, 75)behandelt wurde, niedriger 24. Trotz dieser Kontroversen wird derzeit akzeptiert, dass diese Assoziation sicher und von erster Wahl ist, wenn eines der beiden Medikamente in der Monotherapie fehlschlägt2-4,6 und so wird es im Algorithmus der GEDAPS-Gruppe gesammelt (Abb. 3).,
Kombinationsbehandlung von Insulin mit Metformin
wenn keine adäquate Kontrolle mit 2 oder 3 oralen Arzneimitteln erreicht wird, ist es am besten, eine Nachtdosis Insulin unter Beibehaltung von Metformin hinzuzufügen, anstatt die Insulinisierung allein.2-4, 6. Gewichtszunahme und Hypoglykämie sind niedriger als bei Insulinmonotherapie.2,6 Auch bei Patienten, die mit zwei oder mehr Insulindosen und schlechter Kontrolle behandelt wurden, ist es ratsam,Metformin hinzuzufügen, da HbA1c und Insulinbedarf sind2, 6 sind reduziert.,
Schlussfolgerungen
Metformin ist derzeit das Medikament der ersten Wahl in DM2, wie es in den wichtigsten Richtlinien für die klinische Praxis anerkannt ist, und ist sowohl in der Monotherapie als auch in Kombination mit anderen oralen Arzneimitteln oder Insulin wirksam. Seine nachgewiesenen Vorteile in Bezug auf kardiovaskuläre Komplikationen und Mortalität, die bei UKPDS beobachtet wurden, und das geringere Risiko für Hypoglykämie und Gewichtszunahme im Vergleich zu anderen therapeutischen Optionen machen es bei allen Patienten mit DM2 vorzuziehen., In Bezug auf die Kontraindikationen des Arzneimittels müssen sie wahrscheinlich geändert werden, da das Risiko einer Laktatazidose dem anderer Antidiabetika ähnelt, auch wenn ihre Kontraindikationen nicht eingehalten werden. Da die Laktatazidose jedoch eine so schwerwiegende Komplikation darstellt, sollte sie bei schwerem Nierenversagen nicht verschrieben werden (glomeruläre Filtration
Schlüsselpunkte
• Metformin ist das Medikament der ersten Wahl bei übergewichtigen und übergewichtigen Patienten und ist sowohl in der Monotherapie als auch in Kombination mit anderen oralen Arzneimitteln oder Insulin wirksam.,
• verschiedene Beobachtungsstudien zeigen, dass Patienten, die mit Metformin behandelt wurden, eine geringere gesamt-und kardiovaskuläre Mortalität aufweisen als Patienten, die mit anderen oralen Arzneimitteln oder Insulin behandelt wurden.
• zahlreiche Beobachtungsstudien zeigen, dass das Risiko einer Laktatazidose im Zusammenhang mit Metformin sehr gering ist und nicht höher ist als das anderer oraler Arzneimittel, obwohl es bei einem signifikanten Prozentsatz der Patienten angewendet wird, bei denen es theoretisch kontraindiziert ist.,
* angesichts der Schwere der Laktatazidose sollte Metformin bei schwerer Nierenfunktionsstörung vermieden werden (glomeruläre Filtration • Die Sulfonylharnstoff-Metformin-Assoziation stellt die Kombination mit größerer Anwendungserfahrung, geringeren Kosten und größerer Wirksamkeit dar, obwohl der langfristige Nutzen nicht gut belegt ist.
Primary Care Center la Mina. Institut Català de la Salut.
SAP Litoral. Sant Adrià De Besòs. Barcelona. Spanien.
Gedaps Netzwerk (Diabetes Study Group in primary care).