Anatomía Simple de la Retina por Helga Kolb
Helga Kolb
1. Descripción.
Cuando un oftalmólogo utiliza un oftalmoscopio para observar su ojo, ve la siguiente vista de la retina (Fig. 1).

en el Centro de la retina está el nervio óptico, un área blanca circular a ovalada que mide aproximadamente 2 x 1,5 mm de ancho. Desde el centro del nervio óptico irradia los principales vasos sanguíneos de la retina. Aproximadamente 17 grados (4.,5-5 mm), o dos diámetros de disco y medio a la izquierda del disco, se puede ver la mancha rojiza de forma ligeramente ovalada, libre de vasos sanguíneos, la fóvea, que se encuentra en el centro del área conocida como la mácula por los oftalmólogos.
Fig. 1. Retina como se ve a través de un oftalmoscopio
haga clic aquí para ver una animación (del iris a la retina) (película Quicktime)
un campo circular de aproximadamente 6 mm alrededor de la fóvea se considera la retina central, mientras que más allá de esto es la retina periférica que se extiende a la ora serrata, a 21 mm del centro de la retina (fóvea)., La retina total es un disco circular de entre 30 y 40 mm de diámetro (Polyak, 1941; Van Buren, 1963; Kolb, 1991).
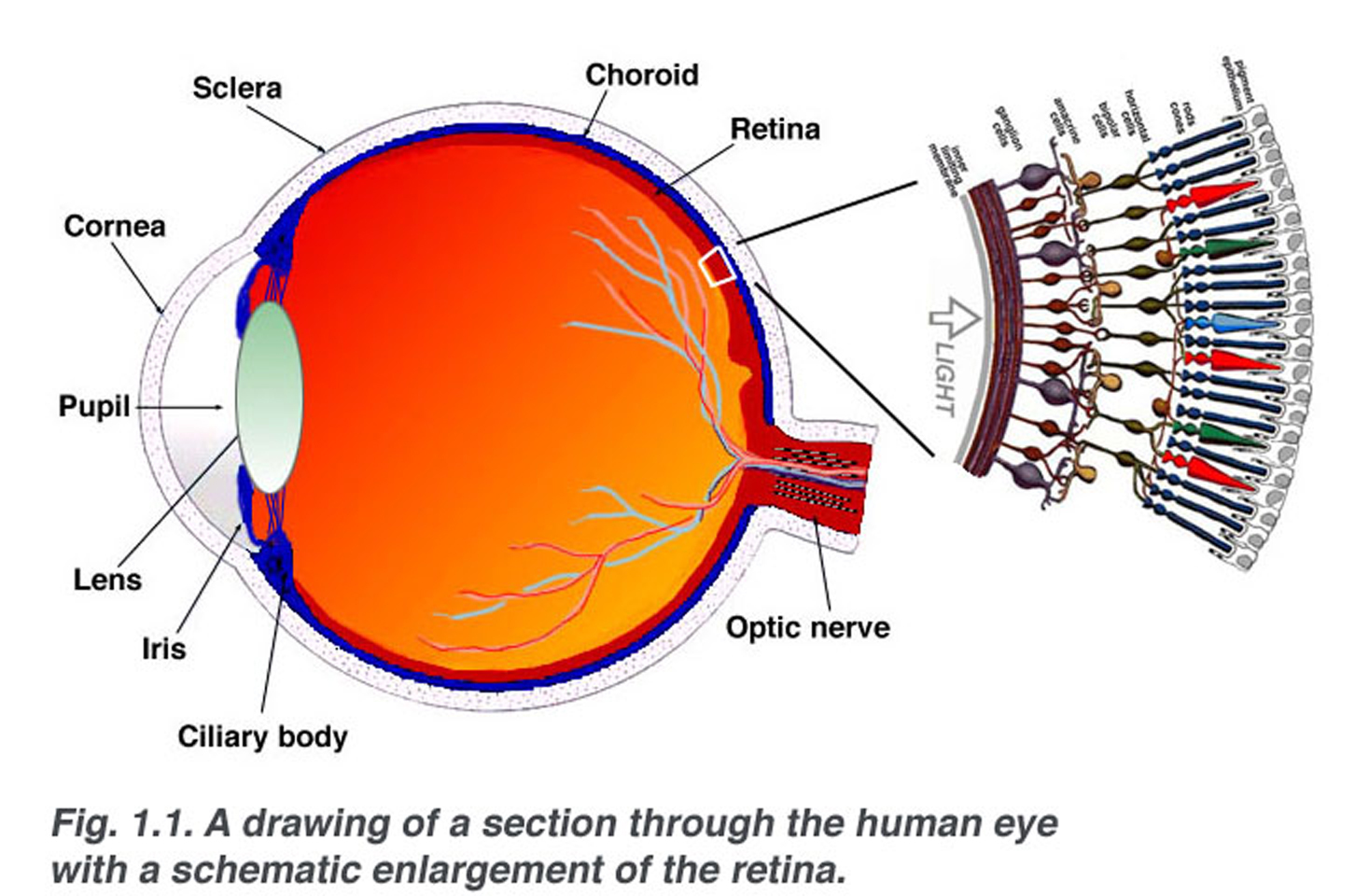
Fig. 1.1. Sección esquemática a través del ojo humano con un agrandamiento esquemático de la retina
la retina tiene aproximadamente 0,5 mm de espesor y recubre la parte posterior del ojo. El nervio óptico contiene los axones de las células ganglionares que corren hacia el cerebro y, además, los vasos sanguíneos entrantes que se abren en la retina para vascularizar las capas retinianas y las neuronas (Fig. 1.1)., Una sección radial de una porción de la retina revela que las células ganglionares (las neuronas de salida de la retina) se encuentran más internas en la retina más cercana al cristalino y al frente del ojo, y los fotosensores (las varillas y los conos) se encuentran más externos en la retina contra el epitelio pigmentario y la coroides. La luz debe, por lo tanto, viajar a través del espesor de la retina antes de golpear y activar los bastones y conos (Fig. 1.1)., Posteriormente la absorción de fotones por el pigmento visual de los fotorreceptores se traduce primero en un mensaje bioquímico y luego en un mensaje eléctrico que puede estimular todas las neuronas posteriores de la retina. El mensaje retiniano sobre la entrada fótica y alguna organización preliminar de la imagen visual en varias formas de sensación se transmiten al cerebro desde el patrón de descarga de las células ganglionares.,
un diagrama de cableado simplista de la retina enfatiza solo los fotorreceptores sensoriales y las células ganglionares con unas pocas interneuronas que conectan los dos tipos de células, como se ve en la Figura 2.
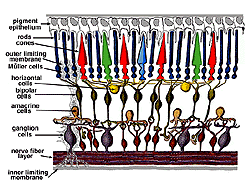
Fig. 2., Organización Simple de la retina
cuando un anatomista toma una sección vertical de la retina y la procesa para un examen microscópico, se hace obvio que la retina es mucho más compleja y contiene muchos más tipos de células nerviosas de lo que el esquema simplista (arriba) había indicado. Es inmediatamente obvio que hay muchas interneuronas empaquetadas en la parte central de la sección de retina que intervienen entre los fotorreceptores y las células ganglionares (Fig.3).,

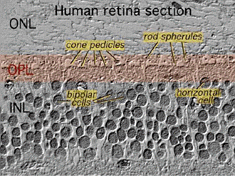
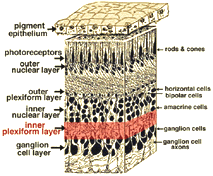
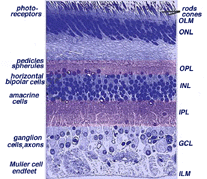
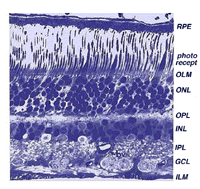
todas las retinas vertebradas están compuestas por tres capas de cuerpos nerviosos y dos capas de sinapsis (Fig. 4). La capa nuclear externa contiene cuerpos celulares de las barras y conos, la capa nuclear interna contiene cuerpos celulares de las células bipolares, horizontales y amacrinas y la capa celular ganglionar contiene cuerpos celulares de células ganglionares y células amacrinas desplazadas. Dividiendo estas capas de células nerviosas hay dos neuropilas donde se producen contactos sinápticos (Fig. 4).,
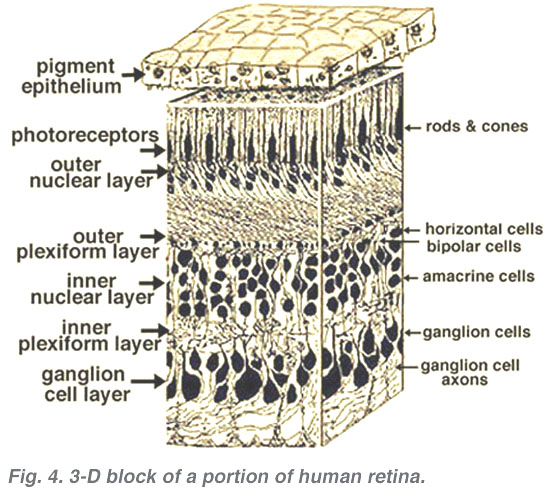
la primera área de neuropil es la capa plexiforme externa (OPL) donde se producen las conexiones entre la varilla y los conos, y las células bipolares que se ejecutan verticalmente y las células horizontales orientadas horizontalmente (Figs. 5 y 6).
|
|
|
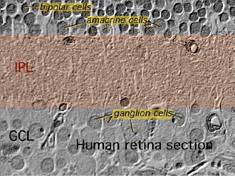
el segundo neuropilo de la retina, es la capa plexiforme interna (IPL), y funciona como una estación de transmisión para las células nerviosas portadoras de información vertical, las células bipolares, para conectarse a las células ganglionares (Figs. 7 y 8). Además, diferentes variedades de células amacrinas dirigidas horizontal y verticalmente, de alguna manera interactúan en redes adicionales para influir e integrar las señales de las células ganglionares., Es en la culminación de todo este procesamiento neural en la capa plexiforme interna que el mensaje relativo a la imagen visual se transmite al cerebro a lo largo del nervio óptico.
|
|
|
2. Retina Central y periférica comparada.,
la retina Central cerca de la fóvea es considerablemente más gruesa que la retina periférica (comparar Figs. 9 y 10). Esto se debe al aumento de la densidad de empaquetamiento de los fotorreceptores, particularmente los conos, y sus células bipolares y ganglionares asociadas en la retina central en comparación con la retina periférica.
|
|
|
- la retina Central es una retina dominada por conos, mientras que la retina periférica es dominada por bastones. Por lo tanto, en la retina central los conos están muy espaciados y las barras menos en número entre los conos (Figs. 9 y 10).
- La capa nuclear externa (ONL), compuesta por los cuerpos celulares de los bastones y conos, tiene aproximadamente el mismo grosor en la retina Central y periférica., Sin embargo, en la periferia, los cuerpos de células bastón superan en número a los cuerpos de células cónicas, mientras que lo contrario es cierto para la retina central. En la retina central, los conos tienen axones oblicuos que desplazan sus cuerpos celulares de sus pedículos sinápticos en la capa plexiforme externa (OPL). Estos axones oblicuos con los procesos celulares de Muller que los acompañan forman un área de aspecto fibroso de tinción pálida conocida como la capa de fibra de Henle. Esta última capa está ausente en la retina periférica.,
- La capa nuclear interna (LIN) es más gruesa en el área central de la retina en comparación con la retina periférica, debido a una mayor densidad de neuronas de segundo orden que conectan el cono (células bipolares del cono) y células horizontales de campo más pequeño y más espaciadas y células amacrinas relacionadas con las vías del cono (Fig. 9). Como veremos más adelante, los circuitos de neuronas conectados con cono son menos convergentes en que menos conos inciden en neuronas de segundo orden, que las varillas en vías conectadas con varillas.,
- Una diferencia notable entre la retina Central y periférica se puede ver en los espesores relativos de las capas plexiformes internas (IPL), las capas de células ganglionares (GCL) y la capa de fibra nerviosa (NFL) (Figs. 9 y 10). Esto se debe nuevamente al mayor número y al aumento de la densidad de empaquetamiento de las células ganglionares necesarias para las vías cónicas en la retina foveal con cono dominante en comparación con la retina periférica con barra dominante., El mayor número de células ganglionares significa una mayor interacción sináptica en una IPL más gruesa y un mayor número de axones de células ganglionares que cursan hacia el nervio óptico en la capa de fibra nerviosa (Fig. 9).
3. Células gliales de Muller.
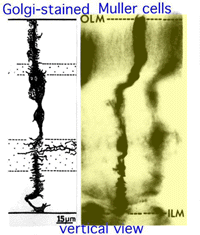
Fig. 11. Vista Vertical de las células gliales de Muller teñidas con Golgi
las células de Muller son las células gliales radiales de la retina (Fig. 11). La membrana limitante externa (OLM) de la retina se forma a partir de uniones adherentes entre las células de Muller y los segmentos internos de las células fotorreceptoras., La membrana limitante interna (ILM) de la retina también se compone de pies finales de células Muller en contacto lateral y constituyentes de la membrana basal asociados.
el OLM forma una barrera entre el espacio subretiniano, en el que los segmentos interno y externo de los fotorreceptores proyectan estar en estrecha asociación con la capa epitelial pigmentaria detrás de la retina, y la retina neural propiamente dicha. La ILM es la superficie interna de la retina que bordea el humor vítreo y, por lo tanto, forma una barrera de difusión entre la retina neural y el humor vítreo (Fig. 11).,
a lo largo de la retina los vasos sanguíneos principales de la vasculatura retiniana suministran los capilares que se ejecutan en el tejido neural. Los capilares se encuentran corriendo a través de todas las partes de la retina desde la capa de fibra nerviosa hasta la capa plexiforme externa e incluso ocasionalmente tan alto como en la capa nuclear externa. Los nutrientes de la vasculatura de la coriocapillaris (cc) detrás de la capa del epitelio pigmentario suministran la delicada capa fotorreceptora.
4. Estructura Foveal.,
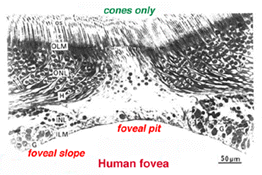
el Centro de la fóvea se conoce como foveal pit (Polyak, 1941) y es una región altamente especializada de la retina diferente de la retina Central y periférica que hemos considerado hasta ahora. Las secciones radiales de esta pequeña región circular de la retina que mide menos de un cuarto de milímetro (200 micras) se muestran a continuación para humanos (Fig. 12a) y para el mono (Fig.12b).
|
|
|
la fóvea se encuentra en el centro del área de la mácula de la retina lado temporal de la cabeza del nervio óptico (Fig. 13a, a, B)., Es un área donde los fotorreceptores de cono se concentran en la densidad máxima, con exclusión de las barras, y se disponen en su densidad de empaque más eficiente que está en un mosaico hexagonal. Esto se ve más claramente en una sección tangencial a través de los segmentos internos del cono foveal (Fig. 13b).
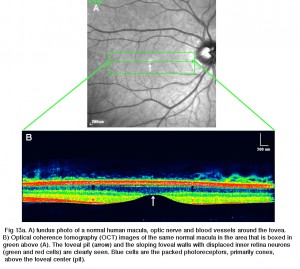
Fig 13a. a) foto de fondo de una mácula humana normal, nervio óptico y vasos sanguíneos alrededor de la fóvea. B) imágenes de tomografía de coherencia óptica (OCT) de la misma macular normal en el área que se recubre en verde arriba (A)., La fosa foveal (flecha) y las paredes foveales inclinadas con las neuronas internas de la retina disipadas (células verdes y rojas) se ven claramente. Las células azules son los fotorreceptores empaquetados, principalmente conos, por encima del centro foveal (hoyo).

Fig. 13. Sección tangencial a través de la fóvea humana
debajo de este foso central de 200 micras de diámetro, las otras capas de la retina se desplazan concéntricamente dejando solo la lámina más delgada de la retina que consiste en las células cónicas y algunos de sus cuerpos celulares (lados derecho e izquierdo de los higos., 12a y 12b). Esto se observa particularmente bien en las imágenes de tomografía de coherencia óptica (OCT) del ojo vivo y la retina (Fig. 13a, B). La estratificación de la retina radialmente distorsionada pero completa aparece gradualmente a lo largo de la pendiente foveal hasta que el borde de la fóvea se compone de las neuronas desplazadas de segundo y tercer orden relacionadas con los conos centrales. Aquí las células ganglionares se apilan en seis capas, por lo que esta área, llamada borde foveal o parafovea (Polyak, 1941), es la porción más gruesa de toda la retina.
5. Mácula lutea.,
toda el área foveal incluyendo foveal fit, foveal slope, parafovea y perifovea se considera la mácula del ojo humano. Familiar para los oftalmólogos es una pigmentación amarilla de la zona macular conocida como la mácula lútea (Fig. 14).
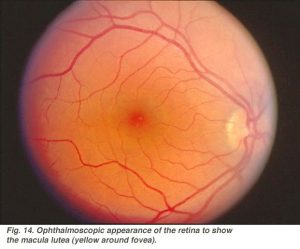 esta pigmentación es el reflejo de pigmentos de tamizado amarillos, los carotenoides xantofílicos zeaxantina y luteína (Balashov y Bernstein, 1998), presentes en los conos axones de la capa de fibra de Henle. Se cree que la mácula lútea actúa como un filtro de longitud de onda corta, adicional al proporcionado por la lente (Rodieck, 1973)., Como la fóvea es la parte más esencial de la retina para la visión humana, los mecanismos de protección para evitar la luz brillante y especialmente el daño por irradiación ultravioleta son esenciales. Porque, si los delicados conos de nuestra fóvea son destruidos nos volvemos ciegos.
esta pigmentación es el reflejo de pigmentos de tamizado amarillos, los carotenoides xantofílicos zeaxantina y luteína (Balashov y Bernstein, 1998), presentes en los conos axones de la capa de fibra de Henle. Se cree que la mácula lútea actúa como un filtro de longitud de onda corta, adicional al proporcionado por la lente (Rodieck, 1973)., Como la fóvea es la parte más esencial de la retina para la visión humana, los mecanismos de protección para evitar la luz brillante y especialmente el daño por irradiación ultravioleta son esenciales. Porque, si los delicados conos de nuestra fóvea son destruidos nos volvemos ciegos.
Fig. 14. Aspecto oftalmoscópico de la retina para mostrar mácula lútea

Fig. 15. Sección Vertical a través de la fóvea del mono para mostrar la distribución de la mácula lútea. De Snoderly et al.,, 1984
el pigmento amarillo que forma la mácula lútea en la fóvea se puede demostrar claramente al observar una sección de la fóvea en el microscopio con luz azul (Fig. 15). El patrón oscuro en el foso foveal que se extiende hasta el borde de la pendiente foveal es causado por la distribución del pigmento macular (Snoderly et al., 1984).

Fig. 16., Aspecto del mosaico del cono en la fóvea con y sin mácula lútea
si se visualizara el mosaico del fotorreceptor foveal como si los pigmentos visuales en los conos individuales no estuvieran blanqueados, se vería la imagen mostrada en la Figura 16 (marco inferior) (imagen de Lall y Cone, 1996). Los conos sensibles de longitud de onda corta en la pendiente foveal se ven de color verde amarillo pálido, los conos de longitud de onda media, rosa y los conos sensibles de longitud de onda larga, púrpura., Si ahora añadimos el efecto del pigmento amarillo de cribado de la mácula lútea vemos la aparición del mosaico de cono en la Figura 16 (marco superior). La mácula lútea ayuda a mejorar la resolución acromática de los conos foveales y bloquea la radiación UV dañina (Fig. 16 de Abner Lall y Richard Cone, Datos inéditos).
6. Capa de fibra de células ganglionares.
los axones de las células ganglionares corren en la capa de fibra nerviosa por encima de la membrana limitante interna hacia la cabeza del nervio óptico en forma arqueada (Fig. 00, fluyendo fibras rosadas)., La fóvea está, por supuesto, libre de una capa de fibra nerviosa a medida que la retina interna y las células ganglionares son empujadas hacia la pendiente foveal. Las fibras de la célula ganglionar Central corren alrededor de la pendiente foveal y barren en la dirección del nervio óptico. Los axones de las células ganglionares periféricas continúan este curso de arco hasta el nervio óptico con una división dorso / ventral a lo largo del meridiano horizontal (Fig. 00). La topografía retiniana se mantiene en el nervio óptico, a través del geniculado lateral a la corteza visual.
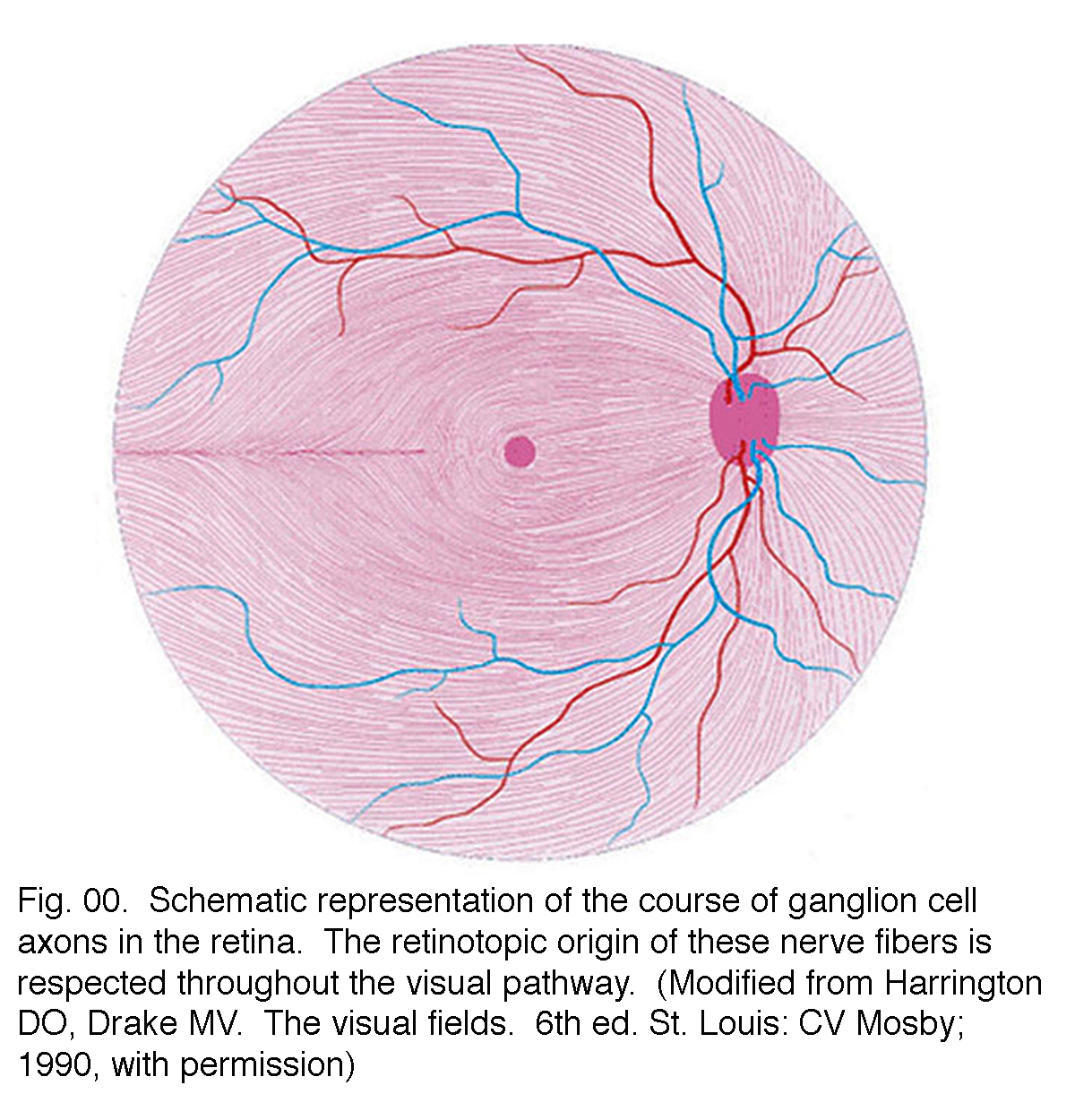
Fig. 00., Representación esquemática del curso de los axones de las células ganglionares en la retina. El origen retinotópico de estas fibras nerviosas se respeta en toda la vía visual. (Modificado de Harrington DO, Drake MV. Los campos visuales. 6th ed. St. Louis: CV Mosby; 1990, con permiso)
7. Suministro de sangre a la retina.
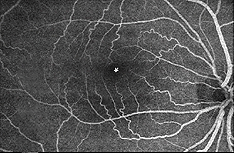
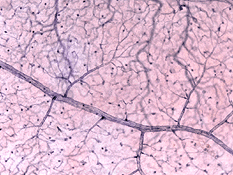
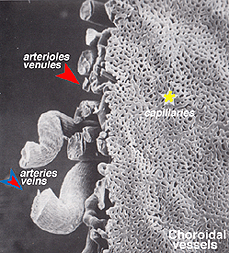
hay dos fuentes de suministro de sangre a la retina de los mamíferos: la arteria retiniana central y los vasos sanguíneos coroidales. La coroides recibe el mayor flujo sanguíneo (65-85%) (Henkind et al.,, 1979) y es vital para el mantenimiento de la retina externa (particularmente los fotorreceptores) y el 20-30% restante fluye a la retina a través de la arteria central de la retina desde la cabeza del nervio óptico para nutrir las capas internas de la retina. La arteria retiniana central tiene 4 ramas principales en la retina humana (Fig. 17).
Fig. 17. Fotografía del fondo de ojo que muestra imágenes de flouresceína de las principales arterias y venas en una retina humana normal del ojo derecho., Los vasos emergen de la cabeza del nervio óptico y corren de manera radial curvándose hacia y alrededor de la fóvea (asterisco en la Fotografía) (Imagen cortesía de Isabel Pinilla, España)
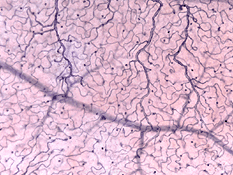
Las ramas arteriales intrarretinales luego suministran tres capas de redes capilares, es decir, 1) los capilares radiales peripapilares (CPR) y 2) una capa interna y 3) una capa externa de capilares (Fig. 18a). Las vénulas precapilares drenan en vénulas y a través del sistema venoso correspondiente a la vena central de la retina (Fig. 18b).,
|
|
|
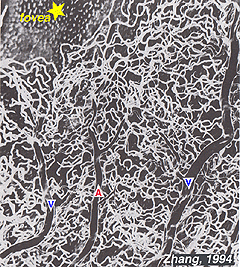
los capilares radiales peripapilares (RPCs) son la capa más superficial de los capilares que se encuentran en la parte interna de la capa de fibra nerviosa, y corren a lo largo de los caminos de la vasos a 4-5 mm del disco óptico (Zhang, 1994). Los RPCs anatomose con uno a y los capilares más profundos. Los capilares internos se encuentran en las capas de células ganglionares debajo y paralelas a las RPCs., La red capilar externa se extiende desde la capa plexiforme interna hasta la capa plexiforme externa, pensada como la capa nuclear interna (Zhang, 1974).
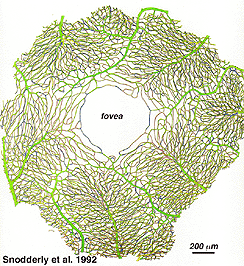
como se notará a partir de la angiografía flourescein de la Figura 17, hay como un anillo de vasos sanguíneos en el área macular alrededor de una zona libre de vasos sanguíneos y capilares de 450-600 um de diámetro, que denota la fóvea. Los vasos maculares surgen de las ramas de las arterias temporales e inferotemporales superiores. En el borde de la zona avascular, los capilares se convierten en dos capas y finalmente se unen como un anillo de una sola capa., Las vénulas colectoras son más profundas (posteriores) a las arteriolas y drenan el flujo sanguíneo hacia las venas principales (Fig. 19, de Zhang, 1974). En el mono rhesus este anillo perimacular y fóvea libre de vasos sanguíneos se ve claramente en los hermosos dibujos realizados por el grupo de Max Snoderly (Fig. 20, Sodderly et al., 1992.)
|
|
|
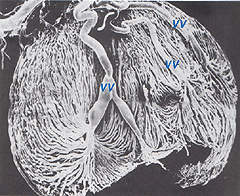
Las arterias coroideas surgir de largo y arterias ciliares cortas y ramas de Zinn, círculo (alrededor del disco óptico)., Cada una de las arterias ciliales posteriores se rompe en lóbulos en forma de abanico de capilares que suministran regiones localizadas de la coroides (Hayreh, 1975). El área macular de los vasos coroidales no está especializada como lo está el suministro de sangre retiniana (Zhang, 1994). Las arterias perforan la esclerótica alrededor del nervio óptico y se expanden para formar las tres capas vasculares en la coroides: las capas externas (la mayoría escleral), medial e interna (la membrana de Bruchs más cercana al epitelio pigmentario) de los vasos sanguíneos. Esto se muestra claramente en el molde de corrosión de una cara cortada de la coroides humana en la figura 21a (Zhang, 1974)., Los lóbulos venosos correspondientes drenan hacia las vénulas y venas que corren hacia el ecuador del globo ocular para entrar en las venas del vórtice (Fig. 21b). Una o dos venas de vórtice drenan cada uno de los 4 cuadrantes del globo ocular. Las venas del vórtice penetran la esclerótica y se funden en la vena oftálmica como se muestra en el molde de corrosión de la figura 21B (Zhang. 1994).
|
|
|
8., Enfermedades degenerativas de la retina humana.
la retina humana es una delicada organización de neuronas, glias y vasos sanguíneos nutritivos. En algunas enfermedades oculares, la retina se daña o se compromete, y los cambios degenerativos establecidos en ese evento conducen a un daño grave a las células nerviosas que llevan los mensajes vitales sobre la imagen visual al cerebro. Indicamos cuatro condiciones diferentes donde la retina está enferma y la ceguera puede ser el resultado final. Se puede encontrar mucha más información sobre la patología de todo el ojo y la retina en un sitio web realizado por el patólogo ocular Dr., Nick Mamalis, Moran Eye Center.
|
|
|
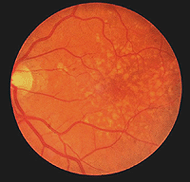
la degeneración macular relacionada con la edad es un problema retiniano común del ojo envejecido y una causa principal de ceguera en el mundo. El área macular y la fóvea se comprometen debido a que el epitelio pigmentario detrás de la retina degenera y forma drusas (manchas blancas, Fig. 22) y permitiendo la fuga de fluido detrás de la fóvea. Los conos de la fóvea mueren causando pérdida visual central por lo que no podemos leer ni Ver detalles finos.
Glaucoma (Fig., 23) es también un problema común en el envejecimiento, donde la presión dentro del ojo se eleva. La presión aumenta debido a que la cámara anterior del ojo no puede intercambiar fluido adecuadamente por los métodos de salida acuosa normales. La presión dentro de la cámara vítrea se eleva y compromete los vasos sanguíneos de la cabeza del nervio óptico y, finalmente, los axones de las células ganglionares de modo que estas células vitales mueren. El tratamiento para reducir la presión intraocular es esencial en el glaucoma.
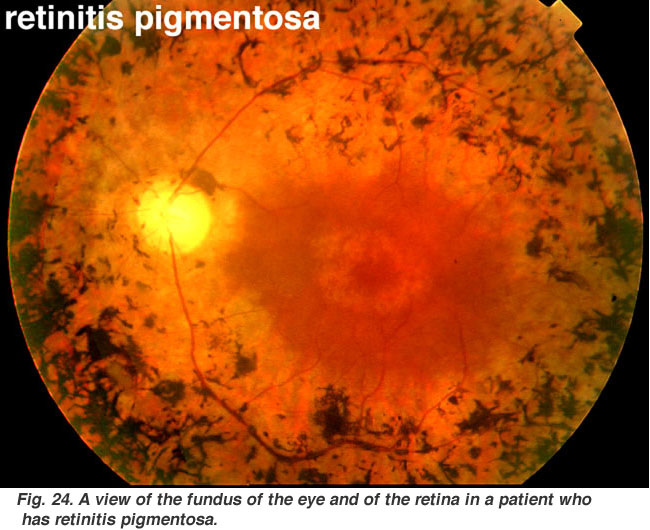
Fig. 24., Una vista del fondo del ojo y de la retina en un paciente que tiene retinitis pigmentosa |
|
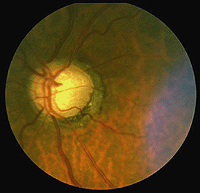
Retinits pigmentosa (Fig. 24) es una enfermedad hereditaria desagradable de la retina para la que no hay cura en la actualidad. Se presenta en muchas formas y consiste en un gran número de mutaciones genéticas que se están analizando actualmente., La mayoría de los genes defectuosos que se han descubierto se refieren a los fotorreceptores de varilla. Las varillas de la retina periférica comienzan a degenerar en las primeras etapas de la enfermedad. Los pacientes se vuelven ciegos nocturnos gradualmente a medida que más y más de la retina periférica (donde residen las varillas) se daña. Eventualmente los pacientes se reducen a la visión de túnel con solo la fóvea salvó el proceso de la enfermedad. La patología característica es la aparición de pigmento negro en la retina periférica y vasos sanguíneos adelgazados en la cabeza del nervio óptico (Fig. 24).,
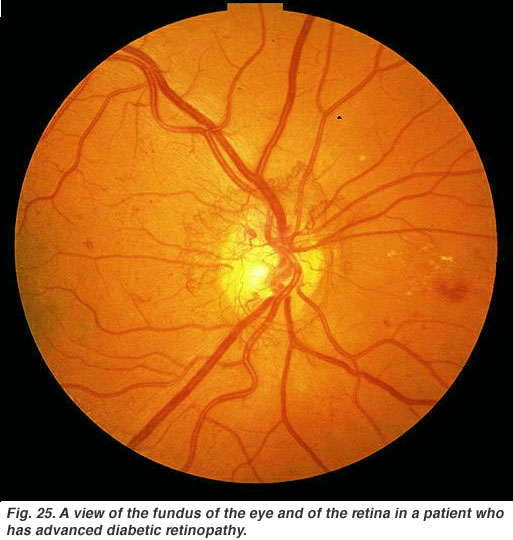
la retinopatía diabética es un efecto secundario de la diabetes que afecta a la retina y puede causar ceguera (Fig. 25). Los vasos sanguíneos vitales del ojo se ven comprometidos, Distorsionados y se multiplican de manera incontrolable. El tratamiento con láser para detener la proliferación de vasos sanguíneos y la fuga de líquido en la retina, es el tratamiento más común en la actualidad.
9. Referencia.
Balashov NA, Bernstein PS. Purificación e identificación de los componentes de las vías del metabolismo de los carotenoides maculares humanos. Invest Ophthal Vis Sci.1998; 39: s38.Hageman GS, Johnson LV., La interfaz epitelio pigmentado fotorreceptor-retina. In: Heckenlively JR, Arden GB, editors. Principios y práctica de la electrofisiología clínica de la visión. San Louis: Mosby Year Book; 1991. P. 53-68.Harrington, D. O. and Drake, M. V. (1990) The Visual Fields, 6th ed. Mosby. San Luis.
HAYREH SS. Naturaleza segmentaria de la vasculatura coroidea. Br J Ophthal. 1975;59:631–648.
Kolb H. La organización neural de la retina humana. In: Heckenlively JR, Arden GB, editors. Principios y prácticas de electrofisiología clínica de la visión. San Louis: Mosby Year Book, Inc.; 1991., P. 25-52.
Polyak SL. Retina. Chicago: University Of Chicago Press; 1941.Rodieck RW. The vertebrate retina: principles of structure and function (en inglés). San Francisco: W. H. Freeman and Company; 1973.Snoderly DM, Auran JD, DELORI FC. El pigmento macular. II. Distribución espacial de la retina de primates. Invest Ophthal Vis Sci. 1984;25:674–685. Snoderly DM, Weinhaus RS, Choi JC. Relaciones Neural-vasculares en retina central de monos macacos (Macaca fascicularis). J Neurociencia. 1992;12:1169–1193.
Van Buren JM. La capa de células ganglionares de la retina., Springfield (IL): Charles C. Thomas; 1963.
Yamada E. algunas características estructurales de la fóvea central en la retina humana. Arch Ophthal. 1969;82:151–159.
Zhang HR. Scanning electron-microscopic study of corrosion casts on retinal and coroidal angioarchitecture in man and animals. Prog Ret Eye Res. 1994; 13: 243-270.