.a {fill:#fff;}CRST_no-tagline_whiteCataract & RefractiveSurgery Today (Italiano)
PRESENTAZIONE DEL CASO
Un uomo sano, attivo, di 80 anni si presenta con una lamentela di vedere gli aloni nell’occhio sinistro, in particolare intorno alle luci, quando si trova in una stanza buia o guida di notte. Il paziente non ha lamentele sulla sua visione diurna o sulla visione nell’occhio destro. Riconosce di vedere bene, ma dice che gli aloni sono intollerabili.
Il paziente è stato sottoposto a chirurgia bilaterale della cataratta nel 2017., Dice che ha sviluppato alcuni sintomi di abbagliamento nell’occhio destro diversi mesi dopo l’intervento chirurgico, ma che si sono risolti dopo una capsulotomia Nd:YAG. Egli riferisce di aver consultato diversi altri oftalmologi per quanto riguarda gli aloni e ha subito tre Nd:capsulotomie laser YAG sull’occhio sinistro che non ha ottenuto alcun miglioramento nei suoi sintomi.
UCVA è 20/20 UO. Un esame rivela una IOL in tre pezzi nella borsa e una capsula aperta nell’occhio destro del paziente (Figura 1). L’occhio sinistro ha un IOL acrilico idrofobo di un pezzo ben centrato e una capsula posteriore spalancata (Figura 2).,
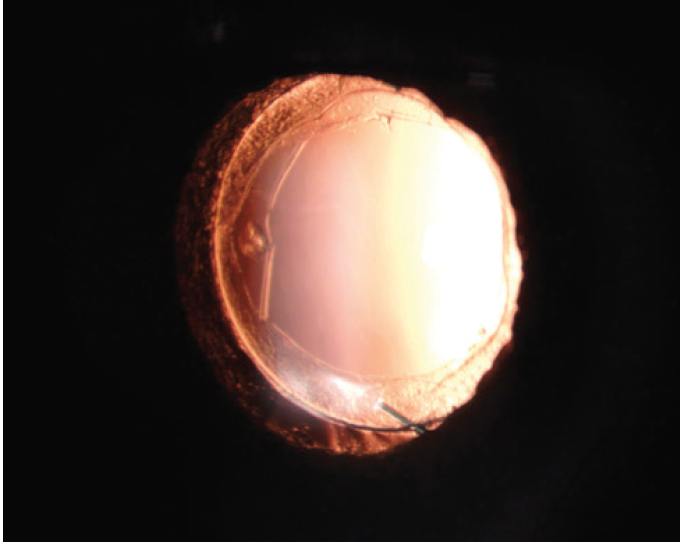
Figura 1. Un ben centrato tre pezzi IOLin l’occhio destro.
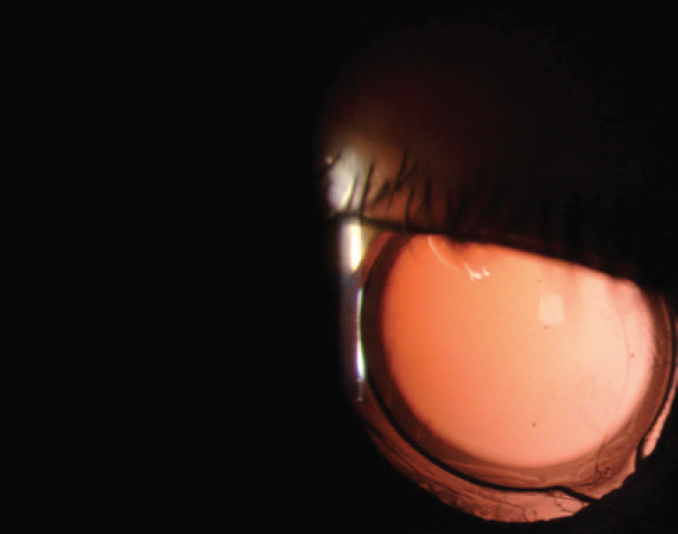
Figura 2. Un IOL acrilico di un pezzo ben centrato nell’occhio sinistro.
Il paziente dice che vorrebbe che la qualità della visione nell’occhio sinistro fosse la stessa dell’occhio destro. Aggiunge che sta progettando di mantenere uno stile di vita attivo per almeno i prossimi 15 anni.
Come procedereste? Offriresti uno scambio IOL?
– Caso preparato da Audrey R., Talley Rostov, MD

JENNIFER LOH, MD
Questo paziente sta vivendo disfotopsia positiva (aloni), forse da un problema con l’IOL di un pezzo nell’occhio sinistro. Prima di considerare uno scambio di IOL, valuterei attentamente la cornea per problemi nella via oculare che potrebbero causare gli aloni. Eseguirei un attento esame della lampada a fessura con fluoresceina e controllerei la distrofia della membrana basale epiteliale, la malattia dell’occhio secco e/o i noduli di Salzmann., Vorrei anche ottenere misurazioni topografiche per determinare se l’astigmatismo irregolare—che può produrre aberrazioni di ordine superiore (HOA) che possono causare aloni-è presente. Valuterei la dimensione della pupilla adattata al buio nel caso in cui sia più ampia della lente ottica, che, sebbene una situazione non comune nei pazienti anziani, può causare aloni. Inoltre, otterrei una scansione OCT della macula per identificare eventuali irregolarità foveali come una membrana epiretinica o edema maculare cistoide. Sebbene UCVA in questo occhio sia 20/20, anche sottili anomalie foveali possono causare sintomi., Una rifrazione manifesta sarebbe anche essenziale. Ancora una volta, anche se l’UCVA è 20/20, vorrei sapere se un piccolo errore di rifrazione residuo sta contribuendo ai sintomi visivi di questo paziente.
L’IOL monopezzo sembra essere ben centrato all’interno della sacca capsulare, dietro la capsula anteriore. Se una valutazione approfondita non rivela altre patologie, prescriverei un farmaco topico per ridurre le dimensioni della pupilla, che può diminuire o eliminare gli aloni. Le opzioni includono brimonidina o pilocarpina a basso dosaggio., Se uno di questi farmaci fosse efficace, il paziente potrebbe evitare un intervento chirurgico. In caso contrario, prenderei in considerazione lo scambio dell’IOL corrente per un IOL monofocale a tre pezzi posto nel solco.

P. DEE G. STEPHENSON, MD, FACS
La qualità visiva insoddisfacente continua ad essere una lamentela comune tra i pazienti con chirurgia della cataratta. Come chirurgo, una delle decisioni più difficili che devo affrontare è scegliere la IOL che credo darà al paziente nelle mie mani la migliore qualità della visione e il più basso grado di HOAS. Tutti i IOL hanno limitazioni, alcune minori e altre no.,
In questo caso, vorrei sapere quale modello IOL è in ciascun occhio e perché il paziente non ha ricevuto lo stesso modello bilateralmente. In secondo luogo, vorrei sapere la dimensione di ogni pupilla e quale occhio è dominante. In terzo luogo, vorrei sapere se c’è qualche errore di rifrazione residuo. In quarto luogo, vorrei sapere se si è verificata un’inclinazione o una decentrazione dell’obiettivo e userei iTrace (Tracey Technologies) per effettuare questa determinazione.
L’occhio destro probabilmente ha ricevuto un IOL di silicone asferico di quarta generazione che ha pochi HOA., Il silicone tende a fornire una migliore qualità della visione rispetto a un materiale acrilico. La mia ipotesi è che l’occhio destro abbia un IOL asferico LI601AO (Bausch + Lomb), che ha una potenza uguale dal centro al bordo e, in base alle creste visibili in Figura 2, che l’occhio sinistro abbia un IOL Tecnis monopezzo (Johnson & Johnson Vision). Quest’ultimo obiettivo può causare HOA in pazienti con pupille grandi.
Vorrei iniziare determinando se un errore di rifrazione residuo è presente nell’occhio sinistro del paziente. Se è così, correggerei l’errore con gli occhiali per vedere se i suoi sintomi si risolvono., Un’altra opzione sarebbe quella di far somministrare al paziente pilocarpina o brimonidina a basse dosi nell’occhio sinistro durante la notte e riferire se i sintomi si risolvono. Il passo successivo—e probabilmente il più definitivo-sarebbe uno scambio IOL con il posizionamento di un IOL asferico in silicone a tre pezzi, nella borsa o nel solco, dopo aver ottenuto il consenso informato sui rischi dell’intervento. A causa della capsula aperta dopo tre capsulotomie laser, dubito che la faccia ialoide anteriore sia intatta., Sarei quindi estremamente attento a non perdere il vitreo e a preservare qualsiasi supporto capsulare rimane durante la rimozione dell’attuale IOL.
Casi come questo sono impegnativi e mi aspetto che diventino più comuni man mano che la pratica di mescolare modelli IOL viene impiegata per un numero crescente di pazienti.

MARIE-JOSÉ TASSIGNON, MD, PHD, FEBO
Quando i pazienti lamentano una scarsa qualità dell’immagine, il primo passo è considerare il design IOL. Perché questo paziente ha ricevuto una IOL diversa in ciascun occhio?, Ha subito procedure di cataratta da due diversi chirurghi? La presentazione del caso non affronta queste domande. Né rivela quale occhio è dominante. Sulla base del reclamo del paziente, l’occhio sinistro può essere dominante.
L’occhio destro ha ricevuto una IOL a tre pezzi e il paziente è stato felice del risultato dopo aver subito una capsulotomia laser Nd:YAG. L’occhio sinistro ha ricevuto un IOL di un pezzo e la sua ottica presenta un bordo periferico. Sebbene lo IOL non sia identificato, sospetto che si tratti di un obiettivo Tecnis monopezzo., Il bordo periferico di questo IOL può causare sintomi di abbagliamento se l’occhio ha una grande pupilla durante la notte o se l’ottica è relativamente posteriormente o inclinata. Quando un paziente si lamenta di abbagliamento, trovo utile per ottenere ulteriori misure come con aberrometria (iTrace) e uno straylight meter (C-Quant, Oculus).
Senza ulteriori informazioni, è difficile trarre una conclusione, ma sospetto che i reclami del paziente non siano causati dall’aptica dell’obiettivo. Piuttosto, penso che abbia HOAS causato dal profilo della lente ottica., Se questa ipotesi è confermata per essere corretta, il problema può essere risolto solo con uno scambio IOL. Una capsulotomia laser Nd: YAG non sarebbe una valida alternativa. Vorrei approfittare delle restanti capsule anteriori e posteriori e impiantare un Bag-in-the-Lens (Morcher, non disponibile negli Stati Uniti). Se il supporto capsulare fosse insufficiente, metterei anelli a forma di fagiolo (Morcher, non disponibile negli Stati Uniti) per stabilizzare l’IOL.

QUELLO CHE HO FATTO: AUDREY R., TALLEY ROSTOV, MD
Il paziente aveva due IOL nettamente diversi, ma entrambi erano ben centrati. I tre pezzi di silicone IOL nell’occhio destro non stava causando sintomi. L’IOL acrilico di un pezzo nell’occhio sinistro stava causando aloni, probabilmente dall’abbagliamento e dalla smussatura del bordo e dalla posizione dell’IOL. Poiché questo paziente aveva già subito tre capsulotomie laser Nd: YAG, la capsula era spalancata e uno scambio di IOL avrebbe richiesto una vitrectomia e il posizionamento di una IOL fissata alla sclerale.
Ho avuto una lunga, franca discussione con il paziente. Ho spiegato che nessun IOL è perfetto., Ho sottolineato che UCVA era 20/20 in ogni occhio e che l’unica volta che gli aloni lo turbavano era di notte. Ha accettato di una prova di gocce brimonidine somministrato di notte e / o quando sarebbe stato in una zona oscurata come un cinema.
Dopo uno studio di 3 mesi, il paziente ha riportato un miglioramento nella sua percezione degli aloni intorno alle luci quando guidava di notte., Non gli piace l’idea di somministrare colliri di notte per il resto della sua vita, quindi ha intenzione di rivalutare la sua situazione dopo altri 3 mesi, durante i quali le ore diurne saranno più brevi, quindi il suo tempo di guida notturna aumenterà.
Editor di sezione Audrey R. Talley Rostov, MD
- Studio privato, Northwest Eye Surgeons, Seattle
- Membro, CRST Editorial Advisory Board
- Medical advisory board, SightLife, Seattle
- atalleyrostov@nweyes.,com
- Financial disclosure: None
Jennifer Loh, MD
- Founder, Loh Ophthalmology Associates, Miami
- [email protected]; Twitter @jenniferlohmd
- Financial disclosure: None
P. Dee G., Stephenson, MD, FACS
- Fondatore, Stephenson Eye Associates, Venice, Florida
- Membro, CRST Editorial Advisory Board
- Presidente, Consiglio di amministrazione Americana di Chirurgia dell’Occhio
- informativa Finanziaria: None
Marie-José Tassignon, MD, PhD, di FEBO
- Emerito capo e Capo, Dipartimento di Oftalmologia, Università di Anversa Ospedale, Università di Anversa, in Belgio
- di informativa Finanziaria: la titolarità del Brevetto (Morcher)