Home / Formazione / Manuali / digitale manuale per la diagnosi precoce di neoplasia orale / Oral lichen planus (OLP)
Un manuale digitale per la diagnosi precoce di neoplasia orale
il Lichen planus è una malattia cronica immunitaria cellulo-mediata disturbo che può colpire la mucosa orale, pelle, mucosa genitale, del cuoio capelluto e delle unghie. Le lesioni orali si verificano spesso in assenza di lesioni cutanee. I sintomi mostrano ceretta e calante per un lungo periodo di tempo., La malattia è più spesso vista tra le persone di mezza età, in particolare le donne  . La prevalenza di questa malattia varia dallo 0,5 al 2,6%
. La prevalenza di questa malattia varia dallo 0,5 al 2,6% 

 .
.
Eziologia:
Sebbene l’esatta eziologia non sia nota, viene riconosciuta una patogenesi immuno-mediata. I linfociti T auto-citotossici innescano l’apotosi delle cellule epiteliali, portando a infiammazione cronica  . Lo stress è una delle cause più frequenti di esacerbazione acuta di queste lesioni., Altri fattori associati includono scarsa igiene orale, traumi e procedure dentali
. Lo stress è una delle cause più frequenti di esacerbazione acuta di queste lesioni., Altri fattori associati includono scarsa igiene orale, traumi e procedure dentali  . L’associazione tra malattia epatica cronica e OLP è controversa. Tuttavia, una forte associazione tra epatite C e OLP è stata riportata da diversi autori
. L’associazione tra malattia epatica cronica e OLP è controversa. Tuttavia, una forte associazione tra epatite C e OLP è stata riportata da diversi autori
 , e l’eterogeneità geografica esiste. Questa associazione si trova più nelle aree mediterranee e in Giappone, probabilmente a causa di fattori immunogenetici
, e l’eterogeneità geografica esiste. Questa associazione si trova più nelle aree mediterranee e in Giappone, probabilmente a causa di fattori immunogenetici  .,
.,
Diagnosi:
Clinicamente, OLP può presentare come striature bianche (strie di Wickham), papule bianche, placca bianca, eritema, erosione o vesciche. Di solito si presentano come lesioni simmetriche e bilaterali o multiple. La mucosa buccale, il dorso della lingua e le gengive sono comunemente colpiti. Sulla base del suo aspetto clinico è classificato in sei tipi, cioè reticolare o anulare, papulare, simile alla placca, erosiva, atrofica e bollosa  .Le due principali forme cliniche sono di tipo reticolare ed erosivo., La forma reticolare appare come strie o papule asintomatiche bilaterali, bianche, di pizzo. Le forme erosive si manifestano come aree di eritema tenero e ulcere dolorose circondate da strie bianche e radianti periferiche. Può anche manifestarsi come eritema generalizzato e ulcerazione della gengiva, nota come gengivite desquamativa. Il lichen planus è spesso asintomatico; tuttavia, le forme atrofiche ed erosive possono causare una sensazione di bruciore e talvolta un forte dolore.,
.Le due principali forme cliniche sono di tipo reticolare ed erosivo., La forma reticolare appare come strie o papule asintomatiche bilaterali, bianche, di pizzo. Le forme erosive si manifestano come aree di eritema tenero e ulcere dolorose circondate da strie bianche e radianti periferiche. Può anche manifestarsi come eritema generalizzato e ulcerazione della gengiva, nota come gengivite desquamativa. Il lichen planus è spesso asintomatico; tuttavia, le forme atrofiche ed erosive possono causare una sensazione di bruciore e talvolta un forte dolore.,
Le reazioni lichenoidi orali (OLR), che hanno lesioni orali simili a OLP, possono essere considerate come una malattia a sé stante causata da alcuni farmaci o restauri di amalgama dentale. Lesioni lichenoidi sono osservate anche in seguito alla reazione del trapianto contro l’ospite nei pazienti sottoposti a trapianto. Le lesioni lichenoidi sono anche dimostrate dove betel quid è solitamente posto nella cavità orale  .
.
C’è una notevole controversia per quanto riguarda il potenziale maligno di OLP. Diversi studi hanno dimostrato il suo potenziale maligno, che varia da 0,4 a 5.,6%; tuttavia, il tasso più alto si è visto in erosiva OLP e infiltrati lesioni 




 . La diagnosi di OLP può essere fatta dalle caratteristiche cliniche se ci sono caratteristiche sufficienti, ma si raccomanda la biopsia per confermare la diagnosi e per escludere displasia e malignità.,
. La diagnosi di OLP può essere fatta dalle caratteristiche cliniche se ci sono caratteristiche sufficienti, ma si raccomanda la biopsia per confermare la diagnosi e per escludere displasia e malignità.,
Istopatologia:
I risultati microscopici includono ipercheratosi, acantosi con edema intercellulare delle cellule squamose, comparsa di “dente di sega” della rete, liquefazione, degenerazione dello strato basale delle cellule e una densa banda di infiltrazione linfocitica subepiteliale. Piccoli globuli eosinofili rotondi chiamati corpi colloidi o civatte possono essere visti nell’epitelio, principalmente negli strati spinosi e basali. Le lesioni atrofiche mostrano assottigliamento o appiattimento dell’epitelio.,iagnosis:
La seguente diagnosi differenziale deve essere considerato per OLP:
- Lupus eritematoso sistemico
- Non omogeneo, leucoplachia
Gestione:
- il Mantenimento di una buona igiene orale
- Eliminazione di fattori precipitanti
- Trattamento di super aggiunto infezione fungina
- steroidi Topici
- isotretinoina Topica di gel & tretinoin unguento
- Attualità tacrolimus & cyclosporins
- isotretinoina Sistemica
- steroidi Sistemici
in genere OLP è asintomatica., Tuttavia, le forme erosive possono causare sintomi che vanno da una sensazione di bruciore a forti dolori e richiedono un trattamento. Il mantenimento di una buona igiene orale e la rimozione dei fattori che esacerbano queste lesioni possono migliorare la guarigione e ridurre i sintomi. Nei casi sintomatici, sono stati provati farmaci come agenti antinfiammatori, principalmente steroidi topici. La terapia steroidea sistemica è riservata alle esacerbazioni gravi. Candida albicans è presente in circa il 37% di OLP, e i sintomi possono essere aggravati da questo
 ., Il trattamento antifungino delle lesioni erosive può modificare la lesione nella forma reticolare. Miconazole gel è trovato per essere utile nel trattamento di OLP con candidosi
., Il trattamento antifungino delle lesioni erosive può modificare la lesione nella forma reticolare. Miconazole gel è trovato per essere utile nel trattamento di OLP con candidosi  . Diversi altri agenti come topici o sistemici retinoidi, tacrolimus topico o ciclosporina e la terapia fotodinamica sono anche stato tentato in OLP, con successo variabile
. Diversi altri agenti come topici o sistemici retinoidi, tacrolimus topico o ciclosporina e la terapia fotodinamica sono anche stato tentato in OLP, con successo variabile 



 . La gestione chirurgica, compresa la crioterapia e il laser, è stata provata., Tuttavia, l’escissione chirurgica non è raccomandata come prima scelta di trattamento
. La gestione chirurgica, compresa la crioterapia e il laser, è stata provata., Tuttavia, l’escissione chirurgica non è raccomandata come prima scelta di trattamento  . Le lesioni possono svilupparsi nelle ferite di guarigione e ripresentarsi in cicatrici producendo ancora più sintomi. Anche se diversi interventi sono stati provati, con tassi di successo variabili, una cura permanente non è ancora possibile per OLP
. Le lesioni possono svilupparsi nelle ferite di guarigione e ripresentarsi in cicatrici producendo ancora più sintomi. Anche se diversi interventi sono stati provati, con tassi di successo variabili, una cura permanente non è ancora possibile per OLP  .
.
Nel caso di OLR, la risoluzione di solito si verifica dopo la rimozione dell’agente causale 
 ., Cambiare i farmaci che causano OLR o la sostituzione del restauro dentale causale può portare alla regressione delle lesioni
., Cambiare i farmaci che causano OLR o la sostituzione del restauro dentale causale può portare alla regressione delle lesioni  .
.
In considerazione del potenziale di trasformazione maligna, i pazienti con OLP, specialmente quelli con displasia, devono essere seguiti regolarmente, una volta ogni 2-3 mesi  . Tuttavia, i pazienti asintomatici, principalmente di tipo reticolare, possono essere rivisti annualmente
. Tuttavia, i pazienti asintomatici, principalmente di tipo reticolare, possono essere rivisti annualmente  .,
.,
Immagine
|
Didascalia
|
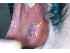 |
Figura 1: Anulare forma di lichen planus sulla destra di mucosa buccale. Si noti la pigmentazione e il modello ad anello delle strie di Wickham (frecce gialle). |
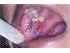 |
Figura 2: Forma anulare di lichen planus sulla mucosa buccale destra. Nota il modello ad anello delle strie di Wickham (frecce rosse). |
 |
Figura 3: Forma anulare di lichen planus sulla mucosa buccale destra., Nota il motivo ad anello delle strie bianche (frecce gialle). |
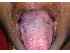 |
Figura 4: Lichen planus. Si noti il cerotto bianco 4×3, 5 cm sul lato destro della lingua dorsale mescolato con aree di pigmentazione. Un’altra forma anulare di lichen planus può essere vista sul lato sinistro della lingua dorsale. |
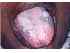 |
Figura 5: Lichen planus. Si noti le aree diffuse di pigmentazione della lingua dorsale mescolate con le strie di Wickham. Le papille individuali sulla lingua possono essere distinte distintamente., |
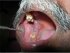 |
Figura 6: Lichen planus anulare. Si noti il motivo ad anello sulla mucosa buccale destra, sul trigone retromolare e sul palato duro. |
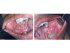 |
Figure 7: Una forma reticolare di lichen planus. Si noti i modelli simmetrici bilateralmente, che sono caratteristici del lichen planus. |
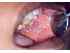 |
Figura 8: Lichen planus. Si noti la disposizione reticolare delle strie di Wickham sulla mucosa buccale sinistra di questa paziente di 30 anni., |
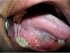 |
Figura 9: Lichen planus reticolare che coinvolge l’aspetto ventrolaterale posteriore della lingua. Notare le vene varicose linguali prominenti anteriormente. |
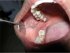 |
Figura 10: Lichen planus reticolare che coinvolge la mucosa buccale destra e il dorso della lingua. |
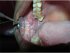 |
Figura 11: Lichen planus reticolare. Notare le lesioni estese che coinvolgono la mucosa buccale destra e il trigone retromolare., |
 |
Figura 12: Lichen planus nella mucosa buccale destra. Nota le strie di Wickham bianco di pizzo e l’iperpigmentazione localizzata. |
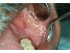 |
Figura 13: Lichen planus nella mucosa buccale sinistra. Notare le strie di Wickham posteriormente (freccia gialla) e i granuli di Fordyce anteriormente (frecce rosse), che appaiono come piccoli noduli gialli. |
 |
Figura 14: Lichen planus. Fico., 14A: Notare le piccole papule sulla lingua dorsale (freccia gialla) mescolate con aree di pigmentazione. Fico. 14B: Coinvolgimento cutaneo del lichen planus. Si noti le lesioni maculari ben definite sulle gambe della stessa persona con manifestazioni orali di lichen planus. |
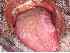 |
Figura 15: Lichen planus della lingua. |
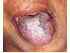 |
Figura 16: Tipo di placca lichen planus. Si noti la lesione sollevata di 4×3 cm sul dorso della lingua circondata da iperpigmentazione., |
 |
Figura 17: Lichen planus bolloso o vescicolare. Notare le vescicole piene di liquido, che proiettano fuori dalla superficie (freccia). |
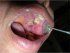 |
Figura 18: Lichen planus atrofico. Si noti la natura estesa del lichen planus atrofico che coinvolge il palato duro, il trigone retromolare, la mucosa buccale, la mucosa labiale e la lingua. |
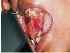 |
Figura 19: Lichen Planus erosivo. Una lesione erosiva di dimensioni 2×1 cm sulla mucosa buccale destra circondata da strie di Wickham., |
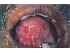 |
Figura 20: Lichen planus erosivo sulla superficie ventrale della lingua, appena sopra il frenulo linguale, circondato da strie bianche. |
 |
Figura 21: Lichen planus erosivo. Un’area erosiva di 1×1 cm sulla mucosa buccale destra, circondata da strie di Wickham. |
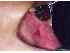 |
Figura 22: Lichen planus erosivo. Notare la patch erosiva sulla mucosa buccale sinistra circondata da strie di Wickham., |
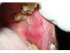 |
Figura 23: Lichen planus erosivo. Si noti le aree di erosione intervallate da strie di Wickham sulla mucosa buccale sinistra. |
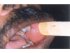 |
Figura 24: Reazione lichenoide (freccia) in questo masticatore pan masala. Notare le strie bianche sulla mucosa buccale sinistra. |
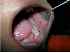 |
Figura 25: Reazione lichenoide., Si noti la reazione lichenoide sulla mucosa buccale sinistra dovuta alla reazione di ipersensibilità di tipo IV all’amalgama che riempie l’aspetto buccale del primo e del secondo molare sulla mascella inferiore sinistra. |

























 . La prevalenza di questa malattia varia dallo 0,5 al 2,6%
. La prevalenza di questa malattia varia dallo 0,5 al 2,6%