メトホルミンと2型糖尿病|プライマリケア
はじめに
2型糖尿病(DM2)の治療の利点は、長期高血糖に関連する微小血管および大血管合併症 1929年にインスリンが発見され、五十年代にsulfonylureasおよびbiguanidesの使用は始まりました。 具体的には、metforminは1957年に糖尿病の分野の使用の50年を示す販売されました。, しかし、それは彼がt2dm患者における介入の最大の研究の結果を発表したことを1998年までではなかった、イギリス前向き糖尿病研究(UKPDS)は、長期に高血糖の集中治療は、微小血管合併症の発生を減らすことができることを示したが、唯一のメトホルミンで治療された太りすぎ患者のサブグループで、罹患率と死亡率cardiovascular1(fig。 1)., これらの結果の公表は、最新の臨床実practice guidelines2-4および新薬と治療戦略を比較するための基準によって推奨されるように、現在DM2の治療の基礎を形成することに限定されているこの薬の使用を再開しました。
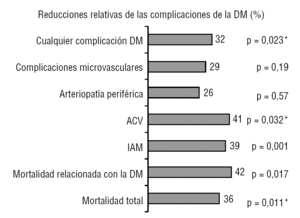
図1UKPDS1研究におけるメトホルミン治療の利点。 1.,704太りすぎの患者は、従来の治療(411)または集中治療に無作為化されました:メトホルミン(342)、スルホニル尿素(542)またはインスリン(409)。 ACV:脳卒中、DM:真性糖尿病;AMI:急性心筋梗塞。 *インスリンおよびスルホニル尿素との有意な違い。,
この記事では、DM2単独および他の経口薬およびインスリンと組み合わせたメトホルミン治療の利点、ならびに乳酸アシドーシスのリスクに対する禁忌に対する批判の高まりについての証拠を更新する。,
メトホルミンの薬理学的効果および禁忌
作用機序および有益な効果
メトホルミンの主な作用機序は、肝糖新生を減少させることによる肝グルコース産生の減少であるが、より少ない程度では、筋細胞におけるグルコース取り込みを増加させる5、6。 Metforminはphenforminおよびbuforminに乳酸アシドーシスの容認できないほど危険度が高いのがあるので、大人と10歳にわたる青年そして子供の唯一の推薦されたbiguanide、です。6,
その有効性は、スルホニル尿素(HbA1cの1.5-2%の減少)と同様であるが、体重増加または低血糖を生じさせず、血圧、トリグリセリド、総コレステロールおよび低密度リポタンパク質、PAI-1および血管炎症の他のマーカーの減少に関連する5、6。 最近のCochraneメタアナリシスでは、臨床試験ではプラセボまたは食事と比較して体重の減少は観察されなかったが、スルホニル尿素、グリタゾンまたはインスリン5に対する試験では体重増加は観察されなかった。, それは代謝することなく腎経路によって排除される。
投与量および投与スケジュール
一日あたり一錠(850mg)は、胃腸の悪影響を軽減するために、主な食事で開始する必要があります。 用量は、応答が用量依存性であるため、臨床応答に応じて2週間ごとに最大2-3錠まで増加させるべきである。 患者の85%は、HbA1c(2%)を2,000mgの用量で最大に減少させ、2,500mg6に達するとさらに減少させることなく達成する。 しかし、2.,550mgはUKPDS1研究で使用された平均一日用量であった。
副作用
最も一般的な副作用は、胃腸不耐性である:腹痛、鼓腸、特に下痢(30%)、これは用量依存性、自己制限性および一過性であり、通常は薬物の用量を減らすことによって寛解する。 患者の5%は最小用量でさえ許容しない6。 金属味のような他の効果は、はるかに少ない頻度である。 ビタミンB12吸収欠損は、患者の30%で観察され、悪性貧血を引き起こすことはめったにありません。,
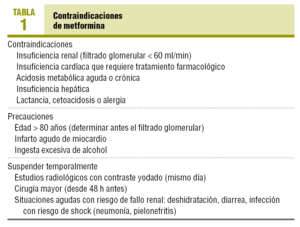
最も重篤な副作用は、非常にまれであるが、乳酸アシドーシスであり、腎不全または心不全およびそれに罹りやすい他の状況において禁忌になっている(表1)。 急性心筋梗塞(AMI)、重度の感染症、および急性腎不全またはアシドーシス(脱水、重度の下痢)の素因となるその他の状況の場合、治療を一時的に中止する必 予定された大手術は48時間前に中止する必要があります。, ヨード化コントラストを有する放射線スキャンの場合、試験の日にそれを中断すれば十分である。
メトホルミンに関連する乳酸アシドーシス
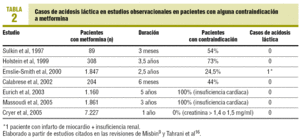
乳酸アシドーシスのリスクは、1957年以来市場で入手可能であるにもかかわらず、メトホルミンの使用 それは非常にまれであり、その発生率は3患者あたり約100,000例/年6と推定されている。, 実質的にすべての症例は、腎不全の個体および死亡率が50%までであるショックなどの低酸素血症の状況において発生している7。 近年、乳酸アシドーシスにおけるメトホルミンの役割が疑問視されており、重症急性疾患患者における非因果的関連であり、IT7を服用している患者における乳酸アシドーシスに伴う死亡率に対する保護効果を有する可能性さえあると考えられるようになっている。, したがって、観察研究では、メトホルミンで治療された患者は、すべての糖尿病患者と同等またはそれ以下の乳酸アシドーシスのリスクを有する10、11。 実際、メトホルミンと乳酸アシドーシスまたは乳酸濃度との関係は、206の比較臨床試験および1959年以来のコホート研究を含むコクランレビューでは実証されていない(メトホルミンで治療された患者47,846年および対照群では38,221人の患者8年)。, この同じレビューでは、乳酸アシドーシスの発生率に差はなかった(差、0.00);95%信頼区間の上限は、メトホルミンの6.3あたり100,000と比較器の7.8であった8。 さらに、異なる観察研究により、理論的に禁忌である腎臓または心不全の患者にメトホルミンが使用され、乳酸アシドーシスの発生率が増加しないことが明らかになった10-15(表2)。 したがって、禁忌を有する患者の割合は25-75%16の範囲である。, しかしながら、この合併症がメトホルミンで治療された患者において起こる症例に対する出版バイアスと解釈される症例は引き続き公表されている7,9。
結論として、メトホルミン関連乳酸アシドーシスの症例数は、現在広く使用されていることを考慮すると低い。 メトホルミンが禁忌の患者に問題なく使用されているという事実は、乳酸アシドーシスを産生しないという証拠として解釈することができる。9, しかし、自殺意図を持つ若年患者における過量乳酸アシドーシスの症例は、腎不全の場合のメトホルミン蓄積がリスクのある患者に乳酸アシドーシスを しかし、過剰摂取の症例が除外されている場合、専門家は、ほとんどの症例がメトホルミン7,9,17によって直接引き起こされないと考えている。
メトホルミン禁忌を変更する必要がありますか?,
メトホルミンは、主に乳酸アシドーシスの素因となる状況:腎不全(薬物蓄積のリスクによる)、低酸素症(慢性心臓または呼吸不全)、肝不全を伴う肝硬変、アルコール依存症、脱水、AMIまたはショックなどの急性状況において禁忌である(表1)。, 血清クレアチニンは、特に女性における高齢者の腎機能の信頼できる尺度ではないので、糸球体濾過は常に前に計算されるべきであるが、高齢患者
メトホルミン禁忌が厳密に尊重された場合、多くの患者が治療の利益を奪われるので、正当化する証拠が不十分であるため、多くの著者は体系的に中断しないことを提唱している16-20。, McCormackらのために、腎臓または心不全の患者のmetforminの処置の利点はずっと乳酸アシドーシスの潜在的な危険を上回ります。
メトホルミンおよび腎不全
米国のデータシートでは、クレアチニンを禁忌としている>男性では1.5mg/ml、女性では1.4であるが、ヨーロッパでは60ml/分未満の糸球体ろ過は禁忌であり、一部の地域ガイドラインでは30ml/min19,20以下の値まで許可されている。, しかしながら、乳酸アシドーシスを保護または素因となる腎機能の程度に関する証拠はない。 17,19例えば、腎障害を有する393人の患者(血清クレアチニン1.3と2.2mg/dlの間)もメトホルミンを禁忌とする他の慢性疾患(虚血性心疾患、COPDおよび心不全)を伴う臨床試験では、メトホルミンを追跡または中止するためにランダム化され、合併症に差はなく、乳酸アシドーシスの症例は4年間で観察されなかった15。, 著者らは、血清クレアチニンが2.2mg/mlを超えない限り使用でき、虚血性心疾患、COPDまたは心不全がある場合にはその懸濁液が必要であると考えないと結論づけている15。 一方、糖尿病患者における腎臓病(Mdrd)式の食事の変更によって推定される糸球体ろ過率を分析する2つの英国の人口研究は、19、20を処方するための安全なしきい値を確立することを目的として、最近、発表されている。 ウォーレンらによる研究では、19、とともに11。,メトホルミンで治療された297人の糖尿病患者は、40ml/分または36ml/分の糸球体濾過率が処方の下限として設定されており、これには薬物で治療されたすべての患者が含まれるであろう。 この研究では、患者の25.5%が糸球体濾液20を有することに対する禁忌を有していた。 この提案はMDRDの広まった使用によってmetforminの処置の利点の奪われることができる多数の高齢者を考慮すると非常に適度にようです。, 一方、乳酸アシドーシスの素因となる急性の状況に直面して、患者に直ちにそれを中断すべきであることを患者に教えることを主張すべきである(表1)。
メトホルミンおよび心不全
メトホルミンは、ヨーロッパでの薬物治療を必要とする心不全には禁忌であり、米国ではニューヨーク心臓協会(NYHA)の分類のクラスIII-IVにおいてのみ禁忌である。, 但し、異なった観察調査はmetforminとの処置が心不全の患者で安全であることを示します13、14、16および何人かの著者はこのsituation14-18で禁忌とされるべきではないことを提案します。 スコットランドで行われた2観察研究(Tayside),13そして米国Unidos14で,退院後少なくとも一年のための患者に続いて,我々は入院の有意な減少を観察しました(オッズ比=0,87),13そして全原因死亡率で(または=0.70と0,86)13,14,他の経口薬やインスリンと比較して., これらの結果を考えると、患者が確立されている場合にメトホルミンを維持することが合理的であると思われる17,18心不全の悪化または悪化の状 製品データシートは、重度の心不全(NYHA分類のグレードIIIおよびIV)、すなわち呼吸困難が患者の活動を著しく制限し、したがって急性代償不全のリスクが高い場合にのみ、おそらく修正され、禁忌であるべきである。,
メトホルミンを第一選択薬として
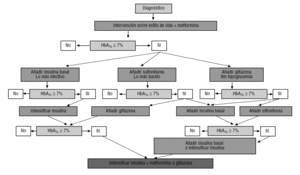
アメリカADAおよび欧州糖尿病学会EASD共同文書DM24および国際糖尿病連盟IDFガイドブック3は、メトホルミンを単独療法として第一選択薬として検討し、他の経口薬およびインスリンをメトホルミンとの併用治療のために予約している。 2)., これらの推奨事項および治療アルゴリズムは、2007年のADA standards of Care年次推奨文書(http://care.diabetesjournals.org/cgi/reprint/30/suppl_1/S4で入手可能)に組み込まれている。
従来、太りすぎの患者ではメトホルミンから始め、正常体重の患者では分泌促進剤で始めることが推奨されていました。, 但し、指針は両方ともインシュリンの感受性を改善し、体重増加かhypoglycemia3、4をもたらさないので口頭薬剤の残り上の明確な利点があるのでmetforminが選択常
グリタゾンが初期薬として好ましいかどうかを判断するために、Adopt(糖尿病転帰進行試験)研究が設計され、薬物治療を受けていない4,360人のDM2患者を8mgまでのロシグリタゾン、15mgまでのグリベンクラミド、2gまでのメトホルミン21を投与する前に無作為化した。, 5年間の単独療法の失敗(主要な変数)の累積発生率はrosiglitazoneとの15%、metforminとの21%およびglibenclamideとの34%、32%(rosiglitazone対metformin)および63%(rosiglitazone対glibenclamide)の相対的な危険の減少とだった。 ロシグリタゾンはメトホルミンおよびグリベンクラミドよりも体重増加および浮腫が大きかったが,メトホルミンよりも胃腸効果が少なく,グリベンクラミドよりも低血糖が少なかった。, Glycaemic制御結果がrosiglitazoneとよりよく現われるが、rosiglitazoneの悪影響のより高い費用そしてより高い頻度を考慮すると、metforminは選択の薬剤に残ります。,
メトホルミンと他の経口薬との併用治療
単独療法が失敗した場合の血糖コントロールを改善するために、すべての治療ガイドラインでは、第二の経口薬2、3の追加を提案しているが、最新のADA/EASD4では、夜間インスリン(最も効果的であると考えられる選択肢)、スルホニル尿素(最も経済的な選択肢)またはグリタゾン(低血糖のリスクが低い選択肢)の追加を同じレベルで提案している。 2)., 併用療法の正当化は、長期単独療法の失敗だけでなく、薬物の異なる作用機序の相乗効果を利用することが可能であるという事実に基づいている。
metforminおよびsulfonylureaの組合せは使用のほとんどの経験の連合を構成します。 スルホニル尿素で治療された患者へのメトホルミンの添加は、低血糖の数を有意に増加させることなく、HbA1cを1.5-2ポイント減少させる2,5,6。, HbA1cの観察された減少は加えられた薬剤の潜在的能力によって決まり、metformin2とsulphonylureaの組合せと記述されているそれらより大きくないが他の口頭薬剤連合はまた有効であるために示されていました。 新しいアルゴリズム(http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdfで利用可能)のGEDAPSグループは、この関連を選択しますが、オプションの代替として夜間インスリンの添加も企 3)., スルホニル尿素またはメトホルミンに添加されたロシグリタゾンをスルホニル尿素とメトホルミンの組み合わせと比較した記録的な研究(糖尿病における血糖の心臓転帰および調節について評価されたロシグリタゾン)の暫定分析は、最近、三つのレジメン間の心血管罹患率および死亡率に有意差はなく、22を比較して発表された。, しかし、この研究の決定的な結果が知られるまで(2008年末)、ADA/EASDアルゴリズムによって確立されたように、glitazone plus metforminの会合がsulfonylurea plus metforminのそれと同じレベルで考えることができるかどうかを知ることはできません4。
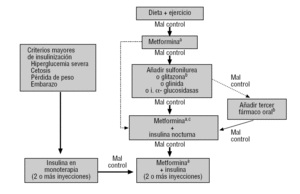
図3Gedapsグループ2型糖尿病治療アルゴリズム。 使用可能な場所:http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf。 破線では、他の選択肢を考慮する。, 禁忌または許容されない場合は、他の薬物(通常はスルホニル尿素)を検討してください。 b腹部の肥満があればglitazoneを考慮して下さい:hypoglycemiaしかしスルホニル尿素より高い費用の危険度は低いです。 患者が2つ以上の経口薬を服用している場合は、同じ用量のメトルミンを維持し、残りの薬剤を中止することを評価する。 通常:メトホルミンプラススルホニル尿素プラスグリタゾン.,UKPDS研究では、スルホニル尿素(clorporpramidaまたはglibenclamide)の最大用量にもかかわらず、コントロール不良患者のサブグループにおけるメトホルミンによる治療のランダム割り当てを用いて、この関連付けをテストし、糖尿病に関連する死亡率の有意な増加(RR=1,96、p=0.0039)のフォローアップの6.6年であることが観察された。あなたは疑問にこのcombinación1の安全性を置くもの。, 著者らは、イベントの数が少ないことに加えて、両方のグループが研究の総コホートと比較して予想よりも低い死亡率を示したので、この事実をランダム 実際、この組み合わせで治療された患者では死亡率が高かったが、心血管イベントの総数は同様であった1。 一方、1991年から2000年にかけてのスコットランドのテイサイドグループの観測研究では、人口は5人であった。,730人の患者はまた組合せと扱われる患者のより高い調節された心血管の死亡率を示しました(または=2.43)または単独でsulphonylurea(または=1.70)metformin sola23と比較される。 しかし、両方の薬剤で同時に治療を開始したサブグループでは、調整済み心血管死亡率の38%(または=0.62)の減少が観察された。 最後に、より最近では、別の観測研究は、サンプルサイズが最大のサンプルサイズ(カナダ)のサスカチュワン地域からのレコードからのデータとともに公開されている12。,188人の患者)およびまた10年間のフォローアップ(1991年-2000年)。 本研究では、スルホニル尿素単独に対する調整心血管死亡率は、メトホルミンプラススルホニル尿素単独(または=0.61)またはメトホルミン単独(または=0.75)24の組み合わせで処理されたグループで低かった。 これらの論争にもかかわらず、現在、この協会は、単独療法における2つの薬物のいずれかが失敗したときに安全であり、最初の選択であることが認められている2-4,6ので、それはGEDAPSグループのアルゴリズムで収集される(fig。 3).,
インスリンとメトホルミンの併用治療
2または3の経口薬で適切なコントロールが達成されない場合、最良の選択肢は、インスリン単独ではなく、メトホルミンを維持しながらインスリンの夜間用量を追加することである。2-4, 6. 体重増加および低血糖は、インスリン単独療法よりも低い。2,6また、インスリンと貧しいコントロールの二つ以上の用量で治療された患者では、HbA1cとインスリンの要件2,6が減少するので、メトホルミンを加えることをお勧めします。,
結論
メトホルミンは、現在、主要な臨床診療ガイドラインによって認識されているDM2における第一選択の薬物であり、単独療法および他の経口薬またはインスリンとの組み合わせの両方において有効である。 UKPDSで観察される心血管の複雑化および死亡率の点ではその証明された利点および他の治療上の選択と比較されるhypoglycemiaおよび体重増加の危険度が低い, 薬物の禁忌に関しては、禁忌が尊重されていなくても、乳酸アシドーシスのリスクは他の抗糖尿病薬と同様であるため、おそらく修正する必要がある。 しかし、乳酸アシドーシスはこのような重篤な合併症であるため、重度の腎不全(糸球体濾過
キーポイント
•メトホルミンは、肥満患者および正常体重患者の両方において第一選択薬であり、単独療法および他の経口薬またはインスリンとの組み合わせの両方において有効である。,
*異なる観察研究は、メトホルミンで治療された患者は、他の経口薬またはインスリンで治療された患者よりも低い総および心血管死亡率を有するこ
*多くの観察研究は、メトホルミンに関連する乳酸アシドーシスのリスクが非常に低く、理論的に禁忌である患者のかなりの割合で使用されているにもかかわらず、他の経口薬のリスクよりも高くないことを示しています。,
*乳酸アシドーシスの重症度を考えると、メトホルミンは重度の腎障害(糸球体濾過•スルホニル尿素-メトホルミン協会は、より多くの使用経験、低コスト、より大きな有効性を有する組み合わせを構成するが、長期的な利益は十分に確立されていない。
プライマリケアセンターラミーナ。 インスティチュート-カタラ-デ-ラ-サルート
樹液リトラル。 サン-アドリア-デ-ベス バルセロナ出身。 スペイン。
Gedapsネットワーク(プライマリケアにおける糖尿病研究グループ)。