Metformin og type 2 diabetes mellitus | primærhelsetjenesten
innledning
fordelene av behandling av Type 2 diabetes mellitus (DM2) er knyttet til dens innvirkning på microvascular og macrovascular komplikasjoner forbundet med langvarig hyperglykemi. I 1929 insulin ble oppdaget og i Femtiårene bruk av sulfonylurea og biguanides begynte. Spesielt, metformin ble markedsført i 1957, som markerer 50 år for bruk i felt av diabetes., Men det var først i 1998 at han utgitt resultatene av den største undersøkelsen av intervensjon hos pasienter med T2DM, United Kingdom Prospective Diabetes Study (UKPDS) viste at intensiv behandling av hyperglykemi til lang sikt kan redusere forekomsten av microvascular complications, men bare i den undergruppen av overvektige pasienter behandlet med metformin, den sykelighet og dødelighet cardiovascular1 (fig. 1)., Publisering av disse resultatene relansert bruk av dette stoffet, som har gått fra å være begrenset til tiden som danner grunnlaget for behandling av DM2, som anbefalt av de fleste nyere klinisk praksis guidelines2-4 standard for å sammenlikne nye legemidler og terapeutiske strategier.
– >
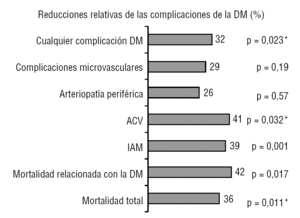
Figur 1 fordeler av metformin behandling i UKPDS1 studie. 1.,704 overvektige pasienter ble randomisert til konvensjonell behandling (411) eller intensiv behandling: metformin (342), sulfonylurea (542) eller insulin (409). ACV: hjerneslag, DM: diabetes mellitus; AMI: akutte myocardial infarction. * Betydelige forskjeller mellom insulin og sulfonylurea.,
denne artikkelen vil oppdatere bevis på fordelene av metformin behandling i DM2 både alene og i kombinasjon med andre orale legemidler og insulin, så vel som den voksende kritikk av sin kontraindikasjoner for risikoen for melkesyreacidose.,
farmakologiske effekter av metformin og kontraindikasjoner
mekanismen for handling og gunstige effekter
den viktigste mekanismen for handling av metformin er reduksjon av nedsatt glukose produksjon av synkende nedsatt gluconeogenesis, selv om, til en viss grad, det øker også glukose opptak i muskel cell5,6. Metformin er det eneste anbefalte biguanide, både hos voksne og hos ungdom og barn over 10 år, siden phenformin og buformin har en uakseptabelt høy risiko for melkesyreacidose.Seks,
dens effektivitet er lik som sulfonylurea (reduksjon i HbA1c mellom 1,5 og 2%), men uten å produsere vektøkning eller hypoglykemi og er assosiert med en reduksjon i blodtrykk tall, triglyserider, total kolesterol og lav tetthet lipoproteiner, PAI-1 og andre markører for vaskulær inflammation5,6. I en nyere Cochrane-meta-analyse, ingen vekt reduksjon ble observert i kliniske studier i forhold til placebo eller kosthold, men mindre vektøkning ble observert i studier mot sulphonylureas, glitazones eller insulin5., Det er eliminert ved nedsatt rute uten metabolizing.
dosering og doseringsplan
en tablett per dag (850 mg) bør være i gang med det viktigste måltidet for å redusere gastrointestinale bivirkninger. Doser bør økes hver til 2 uker til maksimalt 2 til 3 tabletter avhengig av klinisk respons, så responsen er doseavhengige. 85% av pasientene oppnå maksimal reduksjon av HbA1c (2%) med doser på 2 000 mg, uten ytterligere reduksjoner når nå 2,500 mg6. Imidlertid, 2.,550 mg var gjennomsnittlig daglig dose brukes i UKPDS1 studie.
bivirkninger
den vanligste bivirkningen er gastrointestinal intoleranse: magesmerter, luft i magen og, spesielt, diaré (30%), noe som er doseavhengige, selvbegrensende og forbigående, og vanligvis overført ved å redusere dosen av stoffet. 5% av pasientene ikke tåler selv de minste dose6. Andre effekter, som for eksempel metallisk smak, er mye mindre hyppig. Vitamin B12-absorpsjon underskudd, observert i 30% av pasienter, sjelden fører til pernisiøs anemi.,
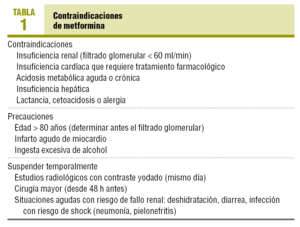
den mest alvorlige ugunstig effekt, selv om svært sjeldne, er melkesyreacidose, noe som har ført til sin kontraindikasjon i nyre-eller hjertesvikt og andre situasjoner som disponerer for det (Tabell 1). Behandlingen skal være midlertidig avviklet i tilfelle av akutt hjerteinfarkt( AMI), alvorlige infeksjoner og eventuelle andre situasjoner predisponerende til akutt nyresvikt eller acidose (dehydrering, alvorlig diaré). Planlagt større kirurgi bør seponeres 48 h tidligere., I tilfelle av radiologiske skanner med jodholdige kontrast det er tilstrekkelig til å stanse den på testdagen.
– >
melkesyreacidose assosiert med metformin
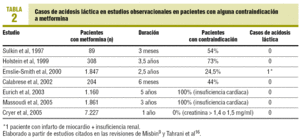
risikoen for melkesyreacidose har vært den viktigste hindringen for bruk av metformin, til tross for å være tilgjengelig på markedet siden 1957. Det er svært sjelden og dens forekomsten er anslått til om lag 3 tilfeller per 100 000 pasienter/year6., Nesten alle tilfeller har forekommet hos personer med nedsatt nyrefunksjon, og i situasjoner med hypoxemia, for eksempel sjokk, der dødeligheten er opp til 50% 7. I de siste årene, rollen av metformin i melkesyreacidose har blitt avhørt, og det har kommet for å bli vurdert at det kunne være en ikke-kausal association hos pasienter med alvorlig akutt disease7-9, og at det kan ha en beskyttende effekt på dødelighet forbundet med melkesyreacidose i pasienter som tar IT7., Derfor, i observasjonsstudier, pasienter behandlet med metformin har en risiko for melkesyreacidose er lik eller lavere enn for alle diabetics10,11. Faktisk, ingen forhold av metformin å melkesyreacidose eller melkesyre konsentrasjoner har blitt demonstrert i Cochrane-gjennomgang, som inkluderer 206 komparative kliniske studier og kohortstudier siden 1959 (47,846 pasient-årene behandlet med metformin og 38,221 pasient-år i kontroll-grupper)8., I denne samme gjennomgå det var ingen forskjell i forekomst av melkesyreacidose (forskjellen, 0.00); de øvre grensene for 95% konfidensintervall var 6,3 per 100 000 for metformin og 7.8 for comparators8. I tillegg, ulike observasjonelle studier har avdekket at metformin brukes hos pasienter med nyre-eller kardial insuffisiens i som det er teoretisk kontraindisert, med ingen økning i forekomsten av melkesyreacidose observed10-15 (Tabell 2). Dermed er andelen av pasienter med noen kontraindikasjon varierer fra 25 til 75% 16., Imidlertid, tilfeller fortsette å bli publisert, noe som er tolket som en publikasjonsskjevhet for tilfeller der denne komplikasjonen oppstår i en pasient som behandles med metformin7,9.
– >
i konklusjonen, antall tilfeller av metformin-forbundet melkesyreacidose er lavt tatt i betraktning den utstrakte bruken som nå blir gjort. Det faktum at metformin har vært brukt uten problemer hos pasienter med kontraindikasjoner kan tolkes som bevis for at det ikke gir melkesyreacidose.Ni, Imidlertid, tilfeller av overdose melkesyreacidose hos unge pasienter med suicidale intensjoner tyder på at metformin akkumulering i tilfelle av nyresvikt kan fremskynde melkesyreacidose hos pasienter i faresonen. Imidlertid, hvis overdose tilfeller er utelukket, eksperter mener at de fleste tilfeller ikke er direkte forårsaket av metformin7, 9, 17.
bør metformin kontraindikasjoner endres?,
metformin er kontraindisert hovedsakelig i situasjoner som disponerer for melkesyreacidose: nyresvikt (på grunn av risikoen for stoffet opphopning), situasjoner som disponerer for hypoksi (kronisk hjerte-eller respiratorisk svikt), skrumplever med leversvikt, alkoholisme og i akutte situasjoner, slik som dehydrering, AMI eller støt (Tabell 1)., Det kan være foreskrevet hos eldre pasienter, selv om glomerular filtration bør alltid være beregnet før, siden serum kreatinin er ikke en pålitelig måling av nyrefunksjon hos eldre, særlig hos kvinner.
hvis metformin kontraindikasjoner var strengt respektert, et stort antall pasienter ville bli fratatt fordelene av behandlingen, slik mange forfattere talsmann for ikke å systematisk utsette det siden det er tilstrekkelig bevis til å justify16-20., For McCormack et al17, fordelene av metformin behandling hos pasienter med nyre-eller hjertesvikt langt oppveier den potensielle risikoen for melkesyreacidose.
metformin og nyresvikt
data-ark i Usa vurderer kreatinin som en kontraindikasjon > 1,5 mg/ml i menn og 1,4 i kvinner, mens i Europa er det kontraindisert for glomerular filtration mindre enn 60 ml/min, og i noen regionale retningslinjer det er tillatt opp til verdier som ikke er lavere enn 30 ml / min19,20., Det er imidlertid ingen bevis på graden av nedsatt funksjon som beskytter eller predisposes å melkesyreacidose. 17,19 For eksempel, i en klinisk studie der 393 pasienter med nedsatt nyrefunksjon (serum kreatinin mellom 1.3 og 2,2 mg/dl) ledsaget av andre kroniske sykdommer som også kontraindisert metformin (ischaemic hjerte-og karsykdommer, KOLS og hjerte-svikt) ble randomisert til å følge eller slutte med metformin, med ingen forskjell i komplikasjoner og ingen tilfeller av melkesyreacidose ble observert i 4-års period15., Forfatterne konkluderer med at det kan brukes så lenge serum kreatinin ikke overstiger 2.2 mg/ml og ikke vurdere sin suspensjon er nødvendig når det er iskemisk hjerte-og karsykdommer, KOLS og hjerte failure15. På den annen side, 2 Britiske befolkningen studier har nylig blitt publisert som analyserer glomerular filtration rate beregnet ved Endring av Kosthold i nyresykdom (Mdrd) formelen i diabetiker pasienter,med sikte på å etablere et trygt terskelen for prescribing19, 20. I studien av Warren et al19, med 11.,297 diabetikere som behandles med metformin, et glomerular filtration rate av 40 ml/min eller til og med 36 ml/min er satt som nedre grense for deres reseptbelagte, som vil inkludere alle pasienter behandlet med stoffet. I denne studien, 25.5% av pasientene hadde kontraindikasjoner for å ha glomerular filtratet 20. Dette forslaget synes rimelig tatt i betraktning det store antallet eldre mennesker som kunne bli fratatt fordelene av metformin behandling av utbredt bruk av MDRD., På den annen side, bør det være insisterte på å lære pasienten at han bør umiddelbart å suspendere det i ansiktet for noen akutt situasjon som predisposes å melkesyreacidose (Tabell 1).
metformin og hjertesvikt
metformin er kontraindisert i hjertesvikt som krever behandling i Europa, mens i Usa bare i klasse III-IV av klassifisering av New York Heart Association (NYHA)., Imidlertid forskjellige observasjonelle studier viser at behandling med metformin er trygt hos pasienter med hjerte-failure13,14,16 og noen forfattere foreslår at det ikke skal være kontraindisert i denne situation14-18. I 2 observasjonelle studier gjennomført i Skottland (Tayside), 13 og i de Forente Unidos14, som fulgte pasienter i minst ett år etter utslipp, har vi observert en betydelig reduksjon i hospitalizations (odds ratio = 0,87), 13 og i alt-gi dødelighet (OR = 0.70 og 0,86)13,14, i sammenligning med andre orale medisiner eller insulin., Gitt disse resultatene, det virker rimelig å opprettholde metformin hvis pasienten er established17,18 og til å suspendere det, i det minste midlertidig, i situasjoner med forverring eller forverring av hjerte failure17. Produkt datablad bør trolig endres og kontraindisert bare i alvorlig hjertesvikt (trinn III og IV i NYHA-klassifisering), det er, når dyspné vesentlig begrenser pasientens aktivitet, og som derfor risikoen for akutt dekompensering er høyere.,
metformin som det stoffet som Første Valg
både Amerikansk (ADA) og European diabetes samfunn (EASD) felles dokument på behandling av DM24 og International Diabetes Federation (IDF)guidebok 3 Vurdere metformin som det stoffet som første valg som monoterapi, med andre orale legemidler og insulin reservert for kombinert behandling med metformin (fig. 2)., Disse anbefalinger og behandling algoritmen har blitt innlemmet i 2007 ADA standards of Care årlige anbefaling dokument (tilgjengelig på: http://care.diabetesjournals.org/cgi/reprint/30/suppl_1/S4).
– >
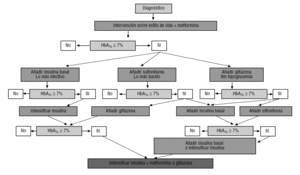
det hadde tradisjonelt blitt anbefalt å starte med metformin i overvektige pasienter og med en secretagogue hos pasienter med normal vekt., Imidlertid, både retningslinjer mener at metformin er alltid valg,siden det har klare fordeler i forhold til resten av muntlig stoff, da det forbedrer insulinfølsomhet og ikke medfører vekt gevinst eller hypoglycemia3, 4.
for å finne ut om glitazone kan være å foretrekke som en innledende stoffet, Vedta (Diabetes Utfallet Progresjon Trial) studie var utformet som 4,360 pasienter med DM2 uten behandling ble randomisert før du mottar opptil 8 mg rosiglitazone, opp til 15 mg glibenklamid og opp til 2 g metformin21., Den kumulative insidens av monoterapi feil (viktigste variabel) på 5 år var 15% med rosiglitazone, 21% med metformin og 34% med glibenklamid, med en relativ risiko reduksjon på 32% (rosiglitazone versus metformin) og 63% (rosiglitazone versus glibenklamid). Rosiglitazone hadde større vektøkning og ødem i bena enn metformin og glibenklamid, men færre gastrointestinale bivirkninger enn metformin og færre hypoglykemi enn glibenclamide., Selv om glykemisk kontroll resultatene vises bedre med rosiglitazone, vurderer høyere kostnader og høyere frekvens av bivirkninger av rosiglitazone, metformin er fortsatt stoffet av valget.,
kombinert behandling med metformin med andre orale legemidler
for å bedre glykemisk kontroll når monoterapi svikter alle retningslinjer for behandling foreslå legge til en ekstra oral drug2,3, selv om de siste ADA / EASD4 foreslår på samme nivå tillegg av natt insulin (alternativet anser det mest effektive), en sulphonylurea (den mest økonomiske alternativet) eller en glitazone (alternativet med lavere risiko for hypoglykemi) (fig. 2)., Begrunnelse av kombinasjonsbehandling er ikke bare basert på feil på lang sikt monoterapi, men på det faktum at det er mulig å dra nytte av den synergistiske effekten av ulike mekanismer av narkotika.
den kombinasjon av metformin og sulfonylurea utgjør foreningen med mest erfaring av bruk. Tillegg av metformin til pasienter som behandles med sulphonylurea senker HbA1c med 1,5 til 2 poeng uten betydelig økt antall hypoglycaemies2,5,6., Andre muntlig stoff foreninger har også vist seg å være effektiv, selv om det observert en reduksjon i HbA1c, avhenger av styrken på den lagt til stoffet, og er ikke større enn de som er beskrevet med kombinasjonen av sulphonylurea pluss metformin2. Den GEDAPS gruppe i sin nye algoritmen (tilgjengelig på: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf) opts for denne foreningen, selv om det også vurderer tillegg på natt insulin som et valgfritt alternativ (fig. 3)., En foreløpig analyse av POSTEN studie (Rosiglitazone Evaluert for Hjerte-Resultater og Regulering av glycemia i Diabetes) har nylig blitt publisert sammenligne rosiglitazone lagt til sulfonylurea eller metformin med kombinasjonen av sulfonylurea og Metformin, med ingen signifikante forskjeller i kardiovaskulær sykelighet og dødelighet mellom de tre regimens22., Imidlertid, før den endelige resultatene av denne studien er kjent (slutten av 2008), vil vi ikke være i stand til å vite om, som er etablert av ADA/EASD algoritme, Foreningen av glitazone pluss metformin kan betraktes på samme nivå som i sulfonylurea pluss metformin4.
– >
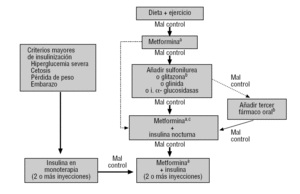
Figur 3 Gedaps gruppe av Type 2 diabetes mellitus behandling algoritme. Tilgjengelig på: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf. I stiplet linje, andre alternativer å vurdere., hvis det er kontraindisert eller ikke tolereres, bør du vurdere andre stoffer (vanligvis en sulphonylurea). bconsider glitazone hvis det er abdominal fedme: lavere risiko for hypoglykemi, men høyere kostnader enn sulfonylurea. hvis pasienten tar 2 eller flere orale legemidler, opprettholde samme dose av metormine og evaluere avvikle resten. vanligvis: metoformin pluss sulfonylurea pluss glitazone.,
Foreningen for metformin-sulfonylurea og dødelighet
I UKPDS-studien testet denne foreningen ved hjelp av tilfeldig tildeling av behandling med metformin i en undergruppe av pasienter med dårlig kontroll på tross av maksimal dose av sulfonylurea (clorporpramida eller som glibenklamid), og ble observert å være på 6,6 år å følge opp en betydelig økning i dødelighet assosiert med diabetes (RR = 1,96, p = 0.0039) i forhold til gruppen som fortsatte med sulfonylurea alene, hva du setter spørsmålstegn ved sikkerheten av dette combinación1., Forfatterne skyldes dette faktum til tilfeldigheten siden, i tillegg til den lille rekke arrangementer, både i grupper presentert en lavere enn forventet dødelighet i forhold til den totale kohort studie. Faktisk, selv om dødeligheten var høyere hos pasienter behandlet med kombinasjonen, totalt antall kardiovaskulære hendelser var similar1. På den annen side, kan en observasjonsstudie av den Skotske Tayside gruppe i løpet av tiåret 1991-2000, i en befolkning på 5.,730 pasienter viste også en høyere justert kardiovaskulær dødelighet hos pasienter behandlet med kombinasjon (ELLER = 2.43) eller sulphonylurea alene (ELLER = 1.70) sammenlignet med metformin sola23. Men en reduksjon i justert kardiovaskulær dødelighet på 38% (OR = 0.62) ble observert i den undergruppen som har startet behandling med både rusmidler samtidig. Endelig, mer nylig, en annen observasjonsstudie har blitt publisert med data fra en oppføring fra Saskatchewan regionen (Canada) med den største utvalgsstørrelse (12.,188 pasienter) og har i tillegg 10 års oppfølging (1991-2000). I denne studien ble justert kardiovaskulær dødelighet i forhold til sulphonylurea alene var lavere i gruppen behandlet med en kombinasjon av metformin pluss sulphonylurea (ELLER = 0.61) eller metformin alene (eller = 0.75)24. Til tross for disse problemene, det er i dag akseptert at denne foreningen er trygt og av første valg når noen av de 2 stoffene i monoterapi fails2-4,6 og så det er samlet inn i algoritmen av GEDAPS gruppe (fig. 3).,
kombinasjon behandling av insulin med metformin
når tilstrekkelig kontroll ikke oppnås med 2 eller 3 orale legemidler, er det beste alternativet for å legge til en nighttime dosen av insulin og samtidig opprettholde metformin, snarere enn insulinisation alene.2-4, 6. Vektøkning og hypoglykemi er lavere enn med insulin monoterapi.2,6 Også hos pasienter behandlet med to eller flere doser av insulin og dårlig kontroll, det er tilrådelig å legge til metformin, siden HbA1c og insulin requirements2,6 er redusert.,
konklusjon
metformin er i dag det stoffet som første valg i DM2, som gjenkjennes av de viktigste klinisk praksis, retningslinjer, og er effektiv både i monoterapi og i kombinasjon med andre orale medisiner eller insulin. Sin dokumenterte fordeler i form av kardiovaskulære komplikasjoner og dødelighet observert i UKPDS og lavere risiko for hypoglykemi og vektøkning i forhold til andre terapeutiske alternativer gjør det best i alle pasienter med DM2., Med hensyn til kontraindikasjoner av stoffet, de sannsynligvis trenger å være endret siden risikoen for melkesyreacidose er omtrent som for andre antidiabetic narkotika, selv om deres kontraindikasjoner er ikke respektert. Imidlertid, siden melkesyreacidose er en alvorlig komplikasjon, bør det ikke være foreskrevet i tilfelle av alvorlig nyresvikt (glomerular filtration
– tasten poeng
• metformin er det stoffet som første valg i både overvektige og normopweight pasienter, og er effektiv både i monoterapi og i kombinasjon med andre orale medisiner eller insulin.,
• ulike observasjonelle studier viser at pasienter behandlet med metformin har en lavere total og kardiovaskulær dødelighet enn de som er behandlet med andre orale medisiner eller insulin.
• en rekke observasjonsstudier viser at risikoen for melkesyreacidose assosiert med metformin er svært lav, og det er ikke høyere enn for andre orale legemidler til tross for at det er brukt i en betydelig andel av pasienter som det er teoretisk kontraindisert.,
* gitt alvorlighetsgraden av melkesyreacidose, metformin bør unngås i tilfelle av alvorlig nedsatt nyrefunksjon (glomerular filtration • den sulfonylurea-metformin Foreningen utgjør kombinasjon med større erfaring av bruk, lavere kostnader og større effektivitet, selv om langsiktige fordelene er ikke godt etablert.
Primary Care Center la Mina. Institut Català de la Salut.
SAP Litoral. Sant Adrià De Besòs. Barcelona. Spania.
Gedaps Nettverk (Diabetes Study Group i primærhelsetjenesten).