.a{fill:#fff;}CRST_no-tagline_whiteCataract & RefractiveSurgery Today (Polski)
prezentacja przypadku
zdrowy, aktywny, 80-letni mężczyzna przedstawia się ze skargą, że widzi aureole w lewym oku, szczególnie wokół świateł, gdy jest w zaciemnionym pokoju lub jeździ w nocy. Pacjent nie skarży się na widzenie w ciągu dnia ani na widzenie w prawym oku. Przyznaje, że widzi dobrze, ale mówi, że aureole są nie do zniesienia.
w 2017 roku pacjent przeszedł obustronną operację zaćmy., Mówi, że kilka miesięcy po operacji pojawiły się objawy odblaskowe w prawym oku, ale ustąpiły po kapsulotomii Nd: YAG. Donosi, że skonsultował się z kilkoma innymi okulistami w sprawie aureoli i przeszedł trzy kapsulotomie laserowe Nd: YAG na lewym oku, które nie przyniosły poprawy w jego objawach.
UCVA jest 20/20 OU. Badanie ujawnia trzyczęściowy IOL w torbie i otwartą kapsułkę w prawym oku pacjenta (ryc. 1). Lewe oko ma dobrze wyśrodkowany jednoczęściowy przezroczysty hydrofobowy akryl IOL i szeroko otwartą tylną kapsułkę (ryc. 2).,
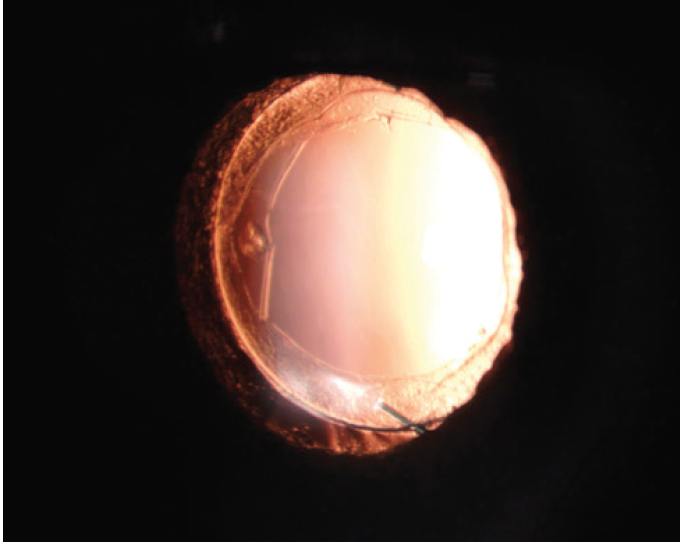
Rysunek 1. Dobrze wyśrodkowany trzyczęściowy IOLin prawego oka.
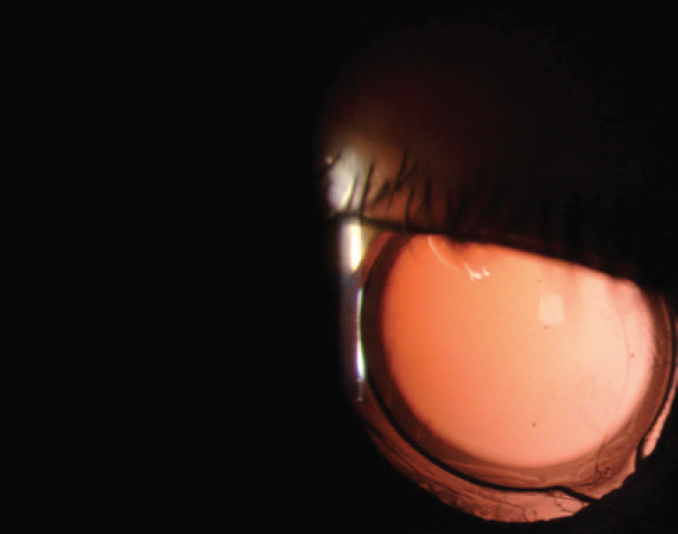
Rysunek 2. Dobrze wyśrodkowany jednoczęściowy akrylowy IOL w lewym oku.
pacjent mówi, że chciałby, aby jakość widzenia w lewym oku była taka sama jak w prawym oku. Dodaje, że planuje utrzymać aktywny tryb życia przez co najmniej najbliższe 15 lat.
jak byś postępował? Zaoferujesz wymianę IOL?
– sprawa przygotowana przez Audrey R., Talley Rostov, MD

JENNIFER LOH, MD
ten pacjent doświadcza pozytywnej dysfotopsji (halos), prawdopodobnie z powodu problemu z jednoczęściowym IOL w lewym oku. Przed rozważeniem wymiany IOL, chciałbym dokładnie ocenić rogówki dla problemów w drodze ocznej, które mogą być przyczyną aureoli. Wykonałbym dokładne badanie lampą szczelinową z fluoresceiną i sprawdzić dystrofię błony podstawnej nabłonka, chorobę suchego oka i / lub guzki Salzmanna., Chciałbym również uzyskać pomiary topograficzne w celu określenia, czy nieregularny astygmatyzm-który może produkować aberracje wyższego rzędu (HOAs), które mogą powodować halosy – jest obecny. Oceniłbym rozmiar ciemnej źrenicy w przypadku, gdyby była szersza niż optyka soczewki, co, choć rzadka sytuacja u starszych pacjentów, może powodować aureole. Dodatkowo, chciałbym uzyskać skan OCT plamki w celu zidentyfikowania wszelkich nieprawidłowości foveal, takich jak błony epiretinal lub cystoid obrzęk plamki. Chociaż UCVA w tym oku wynosi 20/20, nawet subtelne nieprawidłowości foveal mogą powodować objawy., Istotne byłoby również wyraźne załamanie. Ponownie, chociaż UCVA wynosi 20/20, chciałbym wiedzieć, czy niewielki śladowy błąd refrakcji przyczynia się do objawów wzrokowych tego pacjenta.
jednoczęściowy IOL wydaje się być dobrze wyśrodkowany w torebce torebki, za przednią kapsułką. Jeśli dokładna ocena nie ujawni żadnej innej patologii, przepisałbym miejscowo leki zmniejszające rozmiar źrenicy, które mogą zmniejszyć lub wyeliminować aureole. Opcje obejmują brimonidynę lub małą dawkę pilokarpiny., Jeśli którykolwiek z tych leków były skuteczne, a następnie pacjent może uniknąć operacji. Jeśli nie, rozważyłbym wymianę obecnego IOL na trzyczęściowy monofokalny IOL umieszczony w sulcus.

P. DEE G. STEPHENSON, MD, FACS
niezadowalająca jakość obrazu nadal jest częstym problemem wśród pacjentów po operacjach zaćmy. Jako chirurg, jedną z najtrudniejszych decyzji, przed którymi stoję, jest wybór IOL, który moim zdaniem zapewni pacjentowi w moich rękach najlepszą jakość widzenia i najniższy stopień HOAs. Wszystkie Iole mają ograniczenia, niektóre drobne, a niektóre nie.,
w tym przypadku chciałbym wiedzieć, który model IOL znajduje się w każdym oku i dlaczego pacjent nie otrzymał tego samego modelu dwustronnie. Po drugie, chciałbym poznać wielkość każdej źrenicy i które oko jest dominujące. Po trzecie, chciałbym wiedzieć, czy jest jakiś szczątkowy błąd refrakcji. Po czwarte, chciałbym wiedzieć, czy doszło do pochylenia lub decentralizacji obiektywu, I użyłbym iTrace (Tracey Technologies) do dokonania tego ustalenia.
prawe oko prawdopodobnie otrzymało asferyczny silikonowy IOL czwartej generacji, który ma niewiele HOAs., Silikon ma tendencję do zapewnienia lepszej jakości widzenia niż materiał akrylowy. Wydaje mi się, że prawe oko ma asferyczny LI601AO IOL (Bausch + Lomb), który ma równą moc od środka do krawędzi, a na podstawie grzbietów widocznych na rysunku 2, że lewe oko ma jednoczęściowy TECNIS IOL (Johnson & Johnson Vision). Ta ostatnia soczewka może powodować HOAs u pacjentów z dużymi źrenicami.
zacznę od ustalenia, czy w lewym oku pacjenta występuje szczątkowa wada refrakcji. Jeśli tak, poprawiłbym błąd okularami, aby zobaczyć, czy jego objawy ustąpią., Inną opcją jest podanie przez pacjenta małej dawki pilokarpiny lub brimonidyny do lewego oka w nocy i zgłoszenie ustąpienia objawów. Następnym krokiem—i prawdopodobnie najbardziej ostatecznym—byłaby wymiana IOL z umieszczeniem silikonowego trzyczęściowego asferycznego IOL, albo w worku, albo w worku, po uzyskaniu świadomej zgody szczegółowo opisującej ryzyko interwencji. Ze względu na otwartą kapsułkę po trzech laserowych kapsulotomiach, wątpię, czy przednia twarz hialoidalna jest nienaruszona., Dlatego byłbym bardzo ostrożny, aby nie stracić ciała szklistego i zachować to, co podtrzymuje torebkę podczas usuwania obecnego IOL.
przypadki takie jak ten są trudne i oczekuję, że staną się bardziej powszechne, ponieważ praktyka mieszania modeli IOL jest stosowana dla rosnącej liczby pacjentów.

MARIE-JOSÉ TASSIGNON, MD, PHD, FEBO
gdy pacjenci skarżą się na słabą jakość obrazu, pierwszym krokiem jest rozważenie projektu IOL. Dlaczego pacjent otrzymał inny IOL w każdym oku?, Czy przeszedł zabieg zaćmy przez dwóch różnych chirurgów? Prezentacja sprawy nie odpowiada na te pytania. Nie ujawnia również, które oko jest dominujące. Na podstawie skargi pacjenta, lewe oko może być dominujące.
prawe oko otrzymało trzyczęściowy IOL, a pacjent był zadowolony z wyniku po poddaniu się kapsulotomii laserowej Nd:YAG. Lewe oko otrzymało jednoczęściowy IOL, a jego Optyka przedstawia obręcz obwodową. Chociaż IOL nie jest zidentyfikowany, podejrzewam, że jest to jednoczęściowy obiektyw Tecnis., Obwodowa krawędź tego IOL może powodować objawy odblaskowe, jeśli oko ma dużą źrenicę w nocy lub jeśli optyka jest stosunkowo umiejscowiona tylnie lub przechylona. Kiedy pacjent narzeka na odblaski, pomocne wydaje mi się uzyskanie dodatkowych pomiarów, takich jak aberrometria (iTrace) i straylight meter (C-Quant, Oculus).
bez większej ilości informacji trudno wyciągnąć wnioski, ale podejrzewam, że dolegliwości pacjenta nie są spowodowane przez soczewki. Raczej myślę, że ma HOAs spowodowane profilem optyki obiektywu., Jeśli hipoteza ta zostanie potwierdzona jako prawidłowa, problem można rozwiązać tylko za pomocą wymiany IOL. Kapsulotomia laserowa Nd: YAG nie byłaby realną alternatywą. Skorzystałbym z pozostałych przednich i tylnych kapsułek i wszczepiłbym worek-in-the-Lens (Morcher, niedostępny w Stanach Zjednoczonych). Gdyby podparcie torebki było niewystarczające, umieściłbym pierścienie w kształcie fasoli (Morcher, niedostępne w Stanach Zjednoczonych), aby ustabilizować IOL.

co zrobiłem: AUDREY R., TALLEY ROSTOV, MD
pacjent miał dwa wyraźnie różne IOL, ale oba były dobrze wyśrodkowane. Trzyczęściowy silikonowy IOL w prawym oku nie powodował objawów. Jednoczęściowy akrylowy IOL w lewym oku powodował halosy, prawdopodobnie od blasku krawędzi i skosu oraz położenia IOL. Ponieważ pacjent ten przeszedł już trzy kapsulotomie laserowe Nd: YAG, kapsułka była szeroko otwarta, a wymiana IOL wymagała witrektomii i umieszczenia twardówki utrwalonej IOL.
odbyłem długą, szczerą dyskusję z pacjentem. Wyjaśniłem, że żaden IOL nie jest doskonały., Podkreśliłem, że UCVA było 20/20 w każdym oku i że jedyny raz aureole niepokoiły go tylko w nocy. Zgodził się na test kropli brimonidyny podawanych w nocy i / lub gdy będzie w zaciemnionym obszarze, takim jak Kino.
Po 3-miesięcznym badaniu pacjent odnotował pewną poprawę w postrzeganiu aureoli wokół świateł podczas jazdy w nocy., Nie podoba mu się pomysł podawania kropli do oczu w nocy do końca życia, więc planuje ponownie ocenić swoją sytuację po kolejnych 3 miesiącach, podczas których godziny dzienne będą krótsze, więc jego czas jazdy w nocy zwiększy się.
redaktor sekcji Audrey R. Talley Rostov, MD
- Prywatna Praktyka, Northwest Eye Surgeons, Seattle
- członek Rady Redakcyjnej CRST
- medyczna Rada Doradcza, SightLife, Seattle
- atalleyrostov@nweyes.,com
- financial disclosure: None
Jennifer Loh, MD
- Founder, Loh Ophthalmology Associates, Miami
- [email protected]; Twitter @jenniferlohmd
- financial disclosure: None
P. G., Stephenson, MD, FACS
- założyciel, Stephenson Eye Associates, Wenecja, Floryda
- członek Rady Doradczej CRST
- prezes, American Board of Eye Surgery
- ujawnienie finansowe: brak
Marie-José Tassignon, MD, PhD, FEBO
- emerytowany kierownik i szef Oddziału Okulistycznego Szpitala Uniwersyteckiego w Antwerpii, Uniwersytet w Antwerpii, Belgia
- ujawnienie finansowe: własność patentów (MORCHER)