Metformina e diabetes mellitus tipo 2/Atenção Primária
introdução
os benefícios do tratamento da diabetes mellitus tipo 2 (DM2) estão ligados ao seu impacto em complicações microvasculares e macrovasculares que comporta hiperglicemia a longo prazo. Em 1929, a insulina foi descoberta e, nos anos cinquenta, as sulfonilureias e as biguanidas começaram a ser utilizadas. Especificamente, a metformina foi comercializada em 1957, pelo que se completam 50 anos de seu uso no campo da diabetes., Mas não foi até 1998 que foram publicados os resultados do maior estudo de intervenção realizado em pacientes com DM2, o United Kingdom Prospective Diabetes Study (UKPDS), que demonstrou que o tratamento intensivo da hiperglicemia a longo prazo pode reduzir o aparecimento de complicações microvasculares, embora apenas no subgrupo de pacientes com sobrepeso tratados com metformina, a morbimortalidade cardiovascular1 (Fig. 1)., A publicação destes resultados relançou o uso deste fármaco, que passou de ser limitado a constituir atualmente a base do tratamento da DM2, tal como preconizam as Diretrizes de prática clínica mais recentes2-4 e o padrão para comparar os novos fármacos e estratégias terapêuticas.
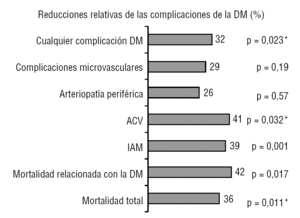
Figura 1 benefícios do tratamento com metformina no estudo UKPDS1. 1.,704 doentes com excesso de peso foram aleatorizados para tratamento convencional (411) ou tratamento intensivo: metformina (342), sulfonilureias (542) ou insulina (409). AVC: acidente vascular cerebral, DM: diabetes mellitus; IAM-infarto agudo do miocárdio. * Diferenças significativas em relação à insulina e às sulfonilureias .,
neste artigo serão atualizadas as evidências sobre os benefícios do tratamento com metformina na DM2 tanto em monoterapia como em combinação com outros fármacos orais e insulina, bem como as crescentes críticas às suas contraindicações pelo risco de acidose láctica.,
efeitos farmacológicos da metformina e contra-indicações
Mecanismo de ação e efeitos benéficos
O mecanismo de ação principal da metformina é a redução da produção hepática de glicose pela diminuição da gliconeogênese hepática, embora, em menor grau, também aumente a captação de glicose na célula muscular5,6. A Metformina é a única biguanida recomendada em adultos, adolescentes e crianças com mais de 10 anos, uma vez que a fenformina e a buformina apresentam um risco inaceitavelmente elevado de acidose láctica6.,
a sua eficácia é semelhante à das sulfonilureias (reduções de HbA1c entre 1, 5 e 2%), mas sem aumento de peso ou hipoglicemias e está associada a uma redução dos valores da pressão arterial, triglicéridos, colesterol total e das lipoproteínas de baixa densidade,PAI-1 e outros marcadores de inflamação vascular5, 6. Numa meta-análise recente de Cochrane, não foram observadas reduções de peso nos ensaios clínicos em comparação com placebo ou dieta, mas houve um aumento de peso mais baixo nos ensaios contra sulfonilureias, glitazonas ou insulina5., É eliminado por via renal não metabolizada.
dosagem e esquema de administração
deve começar com um comprimido por dia (850 mg) com a refeição principal para atenuar os efeitos secundários gastrointestinais. As doses devem ser aumentadas a cada uma ou 2 semanas até um máximo de 2 ou 3 comprimidos, dependendo da resposta clínica, uma vez que a resposta é dependente da dose. 85% dos doentes obtêm a redução máxima de HbA1c (2%) com doses de 2.000 mg, sem obter reduções adicionais quando se atinge 2. 500 mg6. No entanto, 2.,550 mg foi a dose média diária utilizada no estudo UKPDS1.
efeitos adversos
o efeito adverso mais frequente é a intolerância gastrointestinal: dor abdominal, flatulência e, muito especialmente, diarreia (30%), que é dependente da dose, autolimitada e transitória, e que costuma remeter ao reduzir a dose do fármaco. 5% dos doentes não toleram sequer a dose mínima6. Outros efeitos, como o sabor metálico, são muito menos frequentes. A deficiência de absorção de vitamina B12, observada em 30% dos pacientes, raramente causa anemia perniciosa.,
o efeito secundário mais grave, embora muito pouco frequente, é a acidose láctica, o que levou à sua contra-indicação na insuficiência renal ou cardíaca e outras situações predisponentes (Tabela 1). O tratamento deve ser temporariamente interrompido em caso de enfarte agudo do miocárdio (IAM), infecções graves e qualquer outra situação que predisponha a insuficiência renal aguda ou acidose (desidratação, diarreia grave). Na grande cirurgia programada deve ser interrompido 48 h mais cedo., Em caso de exames radiológicos com contraste iodado é suficiente suspendê-la no dia do teste.
acidose láctica associada à metformina
o risco de acidose láctica tem sido o principal travão à utilização da metformina, apesar de estar disponível no mercado desde 1957. É muito raro e sua incidência é estimada em cerca de 3 casos por 100.000 pacientes/ano6., Praticamente todos os casos ocorreram em indivíduos com insuficiência renal e em situações de hipoxemia, como o choque, em que a mortalidade é de até 50% 7. Nos últimos anos, o papel da metformina na acidose láctica foi questionado, tendo-se considerado que poderia ser uma associação não causal em pacientes com doença aguda grave7-9 e que poderia até ter um efeito protetor na mortalidade associada à acidose láctica nos pacientes que a estavam tomando7., Assim, em estudos observacionais, os pacientes tratados com metformina apresentam um risco de acidose láctica igual ou menor que o do conjunto de diabéticos10,11. De facto, não foi demonstrada qualquer relação de metformina com a acidose láctica ou com as concentrações de ácido láctico na revisão Cochrane, que inclui 206 ensaios clínicos comparativos e estudos de coorte desde 1959 (47. 846 doentes-ano tratados com metformina e 38. 221 doentes-ano dos grupos de controlo)8., Nesta mesma revisão não houve diferença na incidência de acidose láctica (diferença, 0,00); os limites superiores do intervalo de confiança de 95% foram 6,3 por 100.000 para metformina e 7,8 para comparadores8. Além disso, diferentes estudos observacionais revelaram que a metformina é utilizada em doentes com insuficiência renal ou cardíaca nos quais está teoricamente contra-indicada, sem que tenha sido observado um aumento na incidência de acidose láctica10-15 (Tabela 2). Assim, a porcentagem de pacientes com alguma contra-indicação varia de 25 a 75% 16., No entanto, os casos ainda são publicados,o que é interpretado como existindo um viés de publicação para os casos em que essa complicação acontece em um paciente tratado com metformina7, 9.
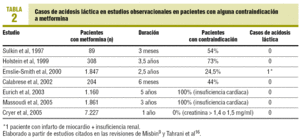
Em conclusão, o número de casos de acidose láctica associada à metformina é baixo considerando o amplo uso que está sendo feito atualmente. O facto de a metformina ter sido utilizada sem problemas em doentes com contra-indicações pode ser interpretado como evidência de que não produz acidose láctica9., No entanto, os casos de acidose láctica por sobredosagem em doentes jovens com intenções suicidas indicam que a acumulação de metformina em caso de insuficiência renal pode precipitar uma acidose láctica em doentes em risco. No entanto, se os casos de sobredosagem forem excluídos,os especialistas consideram que a maioria dos casos não é causada diretamente pela metformina7,9, 17.
as contra-indicações para a metformina devem ser alteradas?,
A Metformina está contra-indicada principalmente nas situações que predispõem à acidose láctica: a insuficiência renal (pelo risco de acumulação do fármaco), as situações que predispõem à hipóxia (insuficiência cardíaca ou respiratória crônicas), a cirrose com insuficiência hepática, o alcoolismo e em situações agudas como a desidratação, o IAM ou o choque (Tabela 1)., Pode ser prescrito em doentes idosos, embora a filtração glomerular deva ser sempre calculada mais cedo, uma vez que a creatinina sérica não é uma medida fiável da função renal em idosos, especialmente em mulheres.
se as contra-indicações da metformina fossem rigorosamente respeitadas, um grande número de pacientes seria privado dos benefícios do tratamento, sendo numerosos os autores que defendem não suspendê-la sistematicamente, pois não há evidências suficientes que justifiquem isso.16-20, Para McCormack et al17, os benefícios do tratamento com metformina em pacientes com insuficiência renal ou cardíaca superam amplamente o risco potencial de acidose láctica.
Metformina e insuficiência renal
o resumo das características do medicamento nos Estados Unidos prevê como contra-indicação a creatinina > 1, 5 mg/ml em homens e 1, 4 em mulheres,enquanto na Europa é contra-indicada a um filtrado glomerular inferior a 60 ml/min, e em algumas guias regionais é permitido até valores não inferiores a 30 ml / min19, 20., No entanto,não há evidências sobre o grau de função renal que protege ou predispõe à acidose láctica17, 19. Assim, por exemplo, num ensaio clínico em que 393 doentes com insuficiência renal (creatinina sérica entre 1, 3 e 2, 2 mg/dl) foram aleatorizados, acompanhados de outras doenças crónicas que também a contra-indicavam (doença cardíaca isquémica, DPOC e insuficiência cardíaca) a seguir com metformina ou a suspender, sem que se observasse qualquer diferença em termos de complicações e não houve qualquer caso de acidose láctica nos 4 anos de duração do ensaio 15., Os autores concluem que pode ser utilizada desde que a creatinina sérica não exceda 2,2 mg/ml e não considerem necessária sua suspensão quando existe cardiopatia isquêmica, DPOC ou insuficiência cardíaca15. Por outro lado, recentemente foram publicados 2 Estudos Populacionais britânicos em que se analisa o filtrado glomerular estimado mediante a fórmula do Modification of Diet in Renal Disease (MDRD) em pacientes diabéticos,com o objetivo de estabelecer um limiar seguro para sua prescrição19, 20. No estudo de Warren et al19, com 11.,297 diabéticos tratados com metformina, estabelece-se como limite inferior para a sua prescrição um filtrado glomerular de 40 ml/min ou mesmo 36 ml/min, que incluiria todos os pacientes tratados com o fármaco. Nesse estudo, 25,5% dos pacientes tinham contra-indicação por terem filtrado glomerular 20. Esta proposta parece muito razoável, tendo em conta o grande número de pessoas idosas que poderiam ser privadas dos benefícios do tratamento com metformina ao generalizar a utilização do MDRD., Por outro lado, deve-se insistir em ensinar ao paciente que deve suspendê-la imediatamente diante de qualquer situação aguda que predisponha à acidose láctica (Tabela 1).
Metformina e insuficiência cardíaca
Metformina é contra-indicada na insuficiência cardíaca que requer tratamento medicamentoso Na Europa, enquanto nos Estados Unidos apenas nas classes III-IV da classificação da New York Heart Association (NYHA)., No entanto, diferentes estudos observacionais destacam que o tratamento com metformina é seguro em pacientes com insuficiência cardíaca13,14,16 e alguns autores propõem não contraindicar nesta situação14-18. Em 2 estudos observacionais realizados na Escócia (Tayside)13 e nos Estados Unidos14, em que os doentes foram seguidos durante pelo menos um ano após a alta, observaram-se reduções significativas nas hospitalizações (odds ratio = 0, 87)13 e na mortalidade por todas as causas (OR = 0, 70 e 0, 86)13, 14 em comparação com outros medicamentos orais ou insulina., Diante desses resultados, parece razoável manter a metformina se o paciente estiver estável17, 18 e suspendê-la, pelo menos temporariamente, nas situações de reagrupamento ou agravamento da insuficiência cardíaca17. O resumo das características do medicamento deve provavelmente ser alterado e contra-indicado apenas na insuficiência cardíaca grave (graus III e IV da classificação da NYHA), ou seja, quando a dispneia limita significativamente a actividade do doente e, por conseguinte, o risco de descompensação aguda é maior.,
Metformina como medicamento de primeira escolha
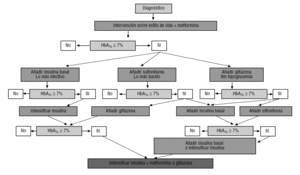
Tanto o documento conjunto das sociedades de diabetes Americana (ADA) e europeia (EASD) sobre o tratamento da DM24 como o Guia da Federação Internacional de Diabetes (IDF)3 consideram a metformina como o medicamento de primeira escolha em monoterapia, reservando os outros medicamentos orais e a insulina para o tratamento combinado com metformina (Fig. 2)., Estas recomendações e o algoritmo de tratamento foram incorporados no documento anual de recomendações da ADA Standards of Care de 2007 (Disponível em: http://care.diabetesjournals.org/cgi/reprint/30/suppl_1/S4).
Tradicionalmente, foi recomendado o início da metformina em doentes com excesso de peso e secretagogo em doentes com normopeso., No entanto, ambos os guias consideram que a metformina é sempre de escolha, uma vez que tem claras vantagens sobre o resto dos medicamentos orais, uma vez que melhora a sensibilidade à insulina e não comporta ganho de peso ou hipoglicemias3,4.
para saber se uma glitazona poderia ser preferível como medicamento inicial, foi concebido o estudo ADOPT (Diabetes Outcome Progression Trial), no qual 4.360 doentes com DM2 sem terapêutica medicamentosa prévia foram aleatorizados para receber até 8 mg de rosiglitazona, até 15 mg de glibenclamida e até 2 g de metformina21., A incidência cumulativa de falência da monoterapia (objectivo primário) a 5 anos foi de 15% com rosiglitazona, 21% com metformina e 34% com glibenclamida, com reduções relativas do risco de 32% (rosiglitazona Versus metformina) e 63% (rosiglitazona Versus glibenclamida). A Rosiglitazona resultou num aumento de peso e edema superiores à metformina e à glibenclamida, mas menos efeitos gastrointestinais do que a metformina e menos hipoglicemias do que a glibenclamida., Embora os resultados do controlo da glicemia pareçam melhores com a rosiglitazona, se considerarmos o custo mais elevado e a maior frequência de efeitos adversos da rosiglitazona, a metformina continua a ser a droga de primeira escolha.,
tratamento combinado de metformina com outros medicamentos orais
para melhorar o controlo glicémico quando a monoterapia falha todas as orientações de tratamento propõem a adição de um segundo medicamento oral2,3, embora a mais recente da ADA / EASD4 proponha ao mesmo nível a adição de insulina nocturna (a opção que considera mais eficaz), uma sulfonilureia (a opção mais económica) ou uma glitazona (a opção com menor risco de hipoglicemias) (Fig. 2)., A justificativa para a terapia combinada baseia-se não apenas no fracasso da monoterapia a longo prazo, mas no fato de que é viável aproveitar o efeito sinérgico dos diferentes mecanismos de ação das drogas.
A combinação de metformina e uma sulfonilureia constitui a associação com mais experiência de uso. A adição de metformina a pacientes tratados com sulfonilureia diminui a HbA1c em 1,5 a 2 Pontos sem aumentar significativamente o número de hipoglicemias2, 5, 6., Outras associações de fármacos orais também têm sido eficazes, embora as reduções da HbA1c observadas dependam da potência do fármaco adicionado e não sejam superiores às descritas com a combinação de sulfonilureia mais metformina2. O grupo GEDAPS em seu novo algoritmo (disponível em: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf) opta por essa associação, embora também contemple como alternativa opcional a adição de insulina noturna(Fig. 3)., Recentemente, foi publicada uma análise interina do estudo RECORD (rosiglitazona Evaluated for Cardiac Outcomes and Regulation of Glycaemia in Diabetes) em que se compara rosiglitazona adicionada a sulfonilureia ou metformina com a associação de sulfonilureia e metformina, sem que tenham sido observadas diferenças significativas na morbimortalidade cardiovascular entre as três diretas22., No entanto, enquanto os resultados definitivos deste estudo não forem conhecidos (final de 2008), não poderemos saber se, conforme estabelecido pelo algoritmo ada/EASD, a associação de glitazona mais metformina pode ser considerada ao mesmo nível do que a de sulfonilureia mais metformina4.
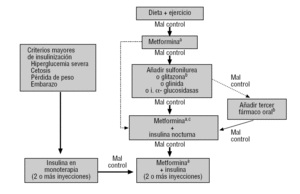
Figura 3 Algoritmo de tratamento da diabetes mellitus tipo 2 do grupo GEDAPS. Disponível em: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf. Em linha tracejada, outras alternativas a considerar., assim é contra-indicada ou não tolerada, considerar outros medicamentos (geralmente uma sulfonilureia). bconsidere glitazona se houver obesidade abdominal: menor risco de hipoglicemia, mas maior custo do que sulfonilureia. cSi o paciente toma 2 ou mais medicamentos orais, manter a mesma dose de metormina e avaliar suspender o resto. dHabitualmente: metoformina mais sulfonilureias mais glitazona.,
associação de metformina-sulfonilureia e mortalidade
no estudo UKPDS, esta associação foi testada pela atribuição aleatória ao tratamento com metformina num subgrupo de doentes com controlo deficiente, apesar de doses plenas de sulfonilureia (clorporpramida ou glibenclamida), tendo sido observado um aumento significativo da mortalidade relacionada com a diabetes aos 6, 6 anos de acompanhamento (RR = 1, 96, p = 0, 0039) versus o grupo que se seguiu com a sulfonilureia sozinha, o que pôs em causa a segurança desta combinação1., Os autores atribuíram esse fato ao acaso, pois, além do pequeno número de eventos, ambos os grupos apresentaram mortalidade menor que a esperada em comparação com o total da coorte do estudo. De fato, embora a mortalidade tenha sido maior nos pacientes tratados com a combinação, o número total de eventos cardiovasculares foi similar1. Por outro lado, um estudo observacional do grupo escocês Tayside durante a década de 1991-2000, em uma população de 5.,730 doentes também apresentaram maior mortalidade cardiovascular ajustada em doentes tratados com a associação (OR = 2, 43) ou com sulfonilureia isolada (OR = 1, 70) em comparação com metformina sola23. No entanto, no subgrupo que iniciou simultaneamente o tratamento com ambos os fármacos, observou-se uma redução da mortalidade cardiovascular ajustada de 38% (OR = 0, 62). Finalmente, mais recentemente, outro estudo observacional foi publicado com dados de um registro da região de Saskatchewan (Canadá) com maior tamanho de amostra (12.,188 pacientes) e também 10 anos de acompanhamento (1991-2000). Neste estudo, a mortalidade cardiovascular ajustada em relação aos tratados com sulfonilureia isolada foi menor no grupo tratado com a associação de metformina mais sulfonilureia (OR = 0,61)ou com metformina isolada (OR = 0,75) 24. Apesar destas controvérsias, atualmente aceita-se que esta associação é segura e de primeira escolha quando falha qualquer um dos 2 fármacos em monoterapia2-4,6 e assim se recolhe no algoritmo do grupo GEDAPS (Fig. 3).,
terapêutica combinada de insulina com metformina
Quando não se consegue um controlo adequado com 2 ou 3 medicamentos orais, a melhor opção é adicionar uma dose de insulina nocturna mantendo metformina, em vez da insulinização em monoterapia2-4, 6. O aumento de peso e as hipoglicemias são inferiores aos da insulinização em monoterapia2,6. Também nos doentes tratados com duas ou mais doses de insulina e controlo deficiente é aconselhável a adição de metformina, uma vez que a HbA1c e as necessidades de insulina2,6 são reduzidas.,
conclusões
Metformina atualmente é o medicamento de primeira escolha na DM2, conforme reconhecido pelas principais diretrizes de prática clínica, e é eficaz tanto em monoterapia como em associação com outros medicamentos orais ou insulina. Os seus benefícios demonstrados em termos de complicações cardiovasculares e mortalidade observados no UKPDS e o menor risco de hipoglicemia e aumento de peso que apresenta contra outras opções terapêuticas tornam-na preferível em todos os doentes com DM2., No que diz respeito às contra-indicações do medicamento, estas devem provavelmente ser alteradas, uma vez que o risco de acidose láctica é semelhante ao de outros antidiabéticos, mesmo que as contra-indicações não sejam respeitadas. No entanto, uma vez que a acidose láctica é uma complicação tão grave, não deve ser prescrita em caso de insuficiência renal grave (filtragem glomerular
pontos-chave
• Metformina é a droga de primeira escolha em pacientes obesos e com normopeso, e é eficaz tanto em monoterapia como em associação com outros medicamentos orais ou insulina.,
* diferentes estudos observacionais mostram que os pacientes tratados com metformina têm mortalidade total e cardiovascular menor que os tratados com outros medicamentos orais ou insulina.
• Numerosos estudos observacionais mostram que o risco de acidose láctica associada à metformina é muito baixo e não é superior ao de outros fármacos orais, apesar de ser utilizado numa percentagem significativa de doentes em que está teoricamente contra-indicada.,
• Dada a gravidade da acidose láctica, a metformina deve ser evitada em caso de insuficiência renal grave • filtragem glomerular * a associação sulfonilureia-metformina constitui a combinação com maior experiência de uso, menor custo e maior eficácia, embora os benefícios a longo prazo não estejam bem estabelecidos.
Centro de Atenção Primária Mina. Institut Català De La Salut.
SAP Litoral. Sant Adrià de Besòs. Barcelona. Espanha.
Red GEDAPS (grupo de estudo do Diabetes na Atenção Primária).