.a {fill:#fff;}CRST_no-tagline_whiteCataract & RefractiveSurgery Today
CASE PRESENTATION
een gezonde, actieve, 80-jarige man heeft een klacht over het zien van halo ’s in zijn linkeroog, vooral rond lichten, wanneer hij in een donkere kamer zit of’ s nachts rijdt. De patiënt heeft geen klachten over zijn zicht overdag of over het zicht in zijn rechteroog. Hij erkent dat hij goed ziet, maar zegt dat de halo ‘ s onverdraaglijk zijn.
de patiënt onderging in 2017 een bilaterale cataractoperatie., Hij zegt dat hij enkele verblindingssymptomen ontwikkelde in zijn rechteroog enkele maanden na de operatie, maar dat ze verdwenen na een Nd:YAG capsulotomie. Hij meldt dat hij verschillende andere oogartsen heeft geraadpleegd over de halo ‘ s en heeft drie Nd ondergaan:YAG laser capsulotomies op het linkeroog die geen verbetering in zijn symptomen bereikt.
UCVA is 20/20 OU. Een onderzoek onthult een driedelige IOL in de zak en een open capsule in het rechteroog van de patiënt (figuur 1). Het linkeroog heeft een goed gecentreerde ééndelige heldere hydrofobe acryl IOL en een wijd open achterste capsule (Figuur 2).,
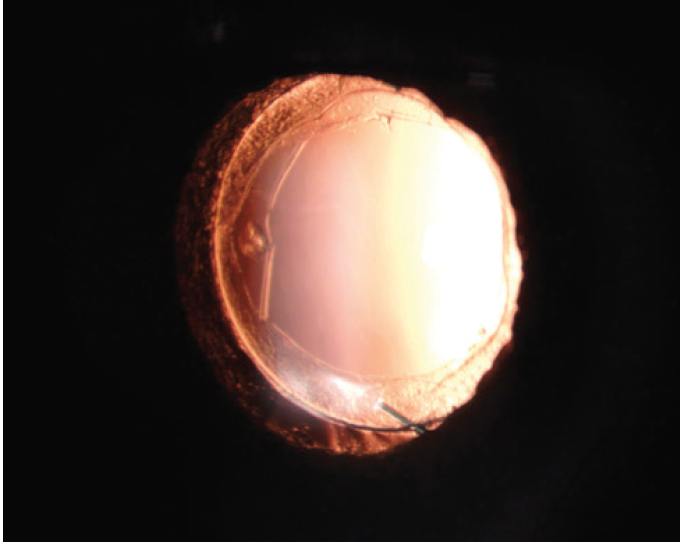
figuur 1. Een goed gecentreerde driedelige IOLin het rechteroog.
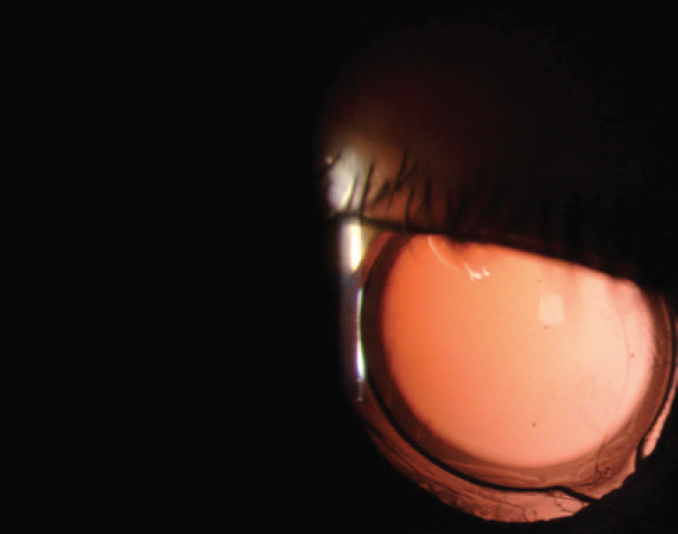
Figuur 2. Een goed gecentreerd eendelig acryl IOL in het linkeroog.
de patiënt zegt dat hij wil dat de kwaliteit van het gezichtsvermogen in zijn linkeroog dezelfde is als die in zijn rechteroog. Hij voegt eraan toe dat hij van plan is om een actieve levensstijl te behouden voor ten minste de komende 15 jaar.
Hoe zou u verder gaan? Zou je een IOL uitwisseling aanbieden?
– zaak voorbereid door Audrey R., Talley Rostov, MD

JENNIFER LOH, MD
deze patiënt ervaart positieve dysfotopsie (halo ‘ s), mogelijk door een probleem met de eendelige IOL in het linkeroog. Voordat ik een IOL-uitwisseling overweeg, zou ik het hoornvlies zorgvuldig evalueren voor problemen in de oculaire route die de halo ‘ s zouden kunnen veroorzaken. Ik zou een zorgvuldig spleetlamp onderzoek met fluoresceïne uit te voeren en te controleren op epitheliale kelder membraan dystrofie, droge ogen ziekte, en/of Salzmann knobbeltjes., Ik zou ook topografische metingen verkrijgen om te bepalen of onregelmatig astigmatisme—dat hogere-orde aberraties (HOAs) kan produceren die Halo ‘ s kunnen veroorzaken—aanwezig is. Ik zou de grootte van de donker aangepaste pupil evalueren voor het geval het breder is dan de lens optiek, die, hoewel een ongewone situatie bij oudere patiënten, kan leiden tot halo ‘ s. Daarnaast zou ik een OCT scan van de macula te verkrijgen om eventuele foveale onregelmatigheden zoals een epiretinale membraan of cystoïde macula oedeem te identificeren. Hoewel UCVA in dit oog 20/20 is, kunnen zelfs subtiele foveale afwijkingen symptomen veroorzaken., Een duidelijke breking zou ook essentieel zijn. Nogmaals, hoewel de UCVA 20/20 is, zou ik graag willen weten of een kleine refractieve fout bijdraagt aan de visuele symptomen van deze patiënt.
het eendelige IOL lijkt goed gecentreerd te zijn in de capsulaire zak, achter de voorste capsule. Als een grondige evaluatie geen andere pathologie onthult, zou ik een actueel medicijn voorschrijven om de grootte van de pupil te verminderen, wat de halo ‘ s kan verminderen of elimineren. Opties zijn brimonidine of lage dosis pilocarpine., Als een van deze medicijnen effectief waren, kan de patiënt een operatie vermijden. Zo niet, dan zou ik overwegen om de huidige IOL te ruilen voor een driedelige monofocale IOL geplaatst in de sulcus.

P. DEE G. STEPHENSON, MD, FACS
onbevredigende visuele kwaliteit blijft een veel voorkomende klacht bij cataractchirurgiepatiënten. Als chirurg is een van de moeilijkste beslissingen die ik moet nemen het kiezen van de IOL die de patiënt in mijn handen de beste kwaliteit van het gezichtsvermogen en de laagste graad van HOAs zal geven. Alle IOLs hebben beperkingen, sommige kleine en sommige niet.,
In dit geval zou ik graag willen weten welk IOL-model in elk oog zit en waarom de patiënt niet bilateraal hetzelfde model kreeg. Ten tweede zou ik graag de grootte van elke pupil willen weten en welk oog dominant is. Ten derde zou ik graag willen weten of er nog refractieve fouten zijn. Ten vierde zou ik graag willen weten of er een kanteling of decentratie van de lens heeft plaatsgevonden, en ik zou de iTrace (Tracey Technologies) gebruiken om deze vaststelling te maken.
het rechteroog kreeg waarschijnlijk een asferische vierde generatie siliconen IOL die weinig HOAs heeft., Siliconen hebben de neiging om een betere kwaliteit van het zicht te bieden dan een acryl materiaal. Mijn gok is dat het rechteroog een asferische LI601AO IOL (Bausch + Lomb) heeft, die een gelijke kracht heeft van centrum tot rand, en, gebaseerd op de ribbels zichtbaar in Figuur 2, dat het linkeroog een Tecnis uit één stuk IOL heeft (Johnson & Johnson Vision). De laatste lens kan HOAs veroorzaken bij patiënten met grote pupillen.
Ik zou beginnen met te bepalen of er een refractieve fout aanwezig is in het linkeroog van de patiënt. Als dat zo is, zou ik de fout corrigeren met een bril om te zien of zijn symptomen verdwijnen., Een andere optie zou zijn om de patiënt ‘ s nachts een lage dosis pilocarpine of brimonidine in het linkeroog toe te dienen en te melden of de symptomen verdwijnen. De volgende stap—en waarschijnlijk de meest definitieve-zou een IOL-uitwisseling zijn met plaatsing van een siliconen drie-delige asferische IOL, hetzij in de zak of de sulcus, na het verkrijgen van geïnformeerde toestemming waarin de risico ‘ s van de interventie worden beschreven. Vanwege de open capsule na drie laser capsulotomies, betwijfel ik of het voorste hyaloide gezicht intact is., Ik zou daarom zeer voorzichtig zijn om niet te verliezen glasvocht en te behouden wat kapselachtige ondersteuning blijft terwijl het verwijderen van de huidige IOL.
gevallen zoals deze zijn een uitdaging, en ik verwacht dat ze vaker zullen worden als de praktijk van het mengen van IOL-modellen wordt gebruikt voor een groeiend aantal patiënten.

MARIE-JOSÉ TASSIGNON, MD, PHD, FEBO
wanneer patiënten klagen over slechte beeldkwaliteit, is de eerste stap om IOL-ontwerp te overwegen. Waarom kreeg deze patiënt een andere IOL in elk oog?, Heeft hij staaroperaties ondergaan door twee verschillende chirurgen? Deze vragen worden niet behandeld in de case-presentatie. Het laat ook niet zien welk oog dominant is. Gebaseerd op de klacht van de patiënt, kan het linkeroog dominant zijn.
het rechteroog kreeg een driedelig IOL en de patiënt was tevreden met het resultaat na het ondergaan van een Nd:YAG laser capsulotomie. Het linkeroog kreeg een IOL uit één stuk, en zijn optiek presenteert een rand. Hoewel de IOL niet geïdentificeerd is, vermoed ik dat het een Tecnis eendelige lens is., De rand van dit IOL kan verblindingsklachten veroorzaken als het oog ‘ s nachts een grote pupil heeft of als de optiek relatief posteriorly is gelegen of gekanteld. Wanneer een patiënt klaagt over verblinding, vind ik het nuttig om extra metingen te verkrijgen zoals met aberrometrie (iTrace) en een straylight meter (C-Quant, Oculus).
zonder meer informatie is het moeilijk om een conclusie te trekken, maar ik vermoed dat de klachten van de patiënt niet worden veroorzaakt door de lens haptiek. Eerder, Ik denk dat hij heeft HOAs veroorzaakt door het profiel van de lens optiek., Als die hypothese correct wordt bevestigd, kan het probleem alleen worden opgelost met een IOL-uitwisseling. An Nd: YAG laser capsulotomy zou geen levensvatbaar alternatief zijn. Ik zou profiteren van de resterende anterior en posterior capsules en implanteren van een zak-in-the-Lens (Morcher, niet beschikbaar in de Verenigde Staten). Als capsulaire ondersteuning onvoldoende was, dan zou ik Boon-vormige ringen (Morcher, niet beschikbaar in de Verenigde Staten) plaatsen om de IOL te stabiliseren.

wat ik deed: AUDREY R., TALLEY ROSTOV, MD
de patiënt had twee duidelijk verschillende Iolen, maar beide waren goed gecentreerd. De driedelige siliconen IOL in het rechteroog veroorzaakte geen symptomen. Het uit één stuk bestaande acryl-IOL in het linkeroog veroorzaakte halo ‘ s, waarschijnlijk door de verblinding en afschuining van de rand en de positie van de IOL. Omdat deze patiënt al drie Nd had ondergaan:yag laser capsulotomies, was de capsule wijd open, en een IOL uitwisseling zou een vitrectomie en plaatsing van een scleraal-fixeerde IOL nodig hebben.
Ik had een lange, openhartige discussie met de patiënt. Ik heb uitgelegd dat geen IOL perfect is., Ik benadrukte dat UCVA 20/20 in elk oog was en dat de halo ’s hem alleen’ s nachts lastig vielen. Hij stemde in met een proef met brimonidinedruppels toegediend ‘ s nachts en/of wanneer hij zou worden in een donker gebied, zoals een bioscoop.
na een 3 maanden durende studie meldde de patiënt enige verbetering in zijn waarneming van halo ’s rond lichten tijdens het rijden’ s nachts., Hij houdt niet van het idee van het toedienen van oogdruppels ’s nachts voor de rest van zijn leven, dus hij is van plan om zijn situatie opnieuw te evalueren na nog eens 3 maanden, gedurende welke tijd daglicht uren korter zal zijn, zodat zijn tijd rijden’ s nachts zal toenemen. hoofdredacteur Audrey R. Talley Rostov, MD
- Private practice, Northwest Eye Surgeons, Seattle
- Member, Crst Editorial Advisory Board
- Medical advisory board, SightLife, Seattle
- atalleyrostov@nweyes.,com –
- Financiële openbaarmaking: None
Jennifer Loh, MD
- Oprichter, Loh Oogheelkunde geassocieerde Deelnemingen, Miami
- [email protected]; Twitter @jenniferlohmd
- Financiële informatie: Geen
P. Dee G., Stephenson, MD, FACS
- Oprichter, Stephenson Oog geassocieerde Deelnemingen, Venice, Florida
- Lid, CRST Editorial Advisory Board
- de Voorzitter, de Amerikaanse Raad van oogchirurgie
- Financiële openbaarmaking: None
Marie-José Tassignon, MD, PhD, FEBO
- Emeritus Hoofd en Chief, Afdeling Oogheelkunde, Universitair Ziekenhuis Antwerpen, Universiteit Antwerpen, Belgium
- Financiële openbaarmaking: Patent eigendom (Morcher)