Metformine en type 2 diabetes mellitus | eerstelijnszorg
inleiding
De voordelen van de behandeling van type 2 diabetes mellitus (DM2) hangen samen met de impact ervan op microvasculaire en macrovasculaire complicaties geassocieerd met langdurige hyperglycemie. In 1929 werd insuline ontdekt en in de jaren vijftig begon het gebruik van sulfonylurea en biguaniden. Met name werd metformine in 1957 op de markt gebracht, wat 50 jaar gebruik markeert op het gebied van diabetes., Maar het was niet tot 1998 dat hij de resultaten van de grootste studie van interventie in patiënten met T2DM vrijgaf, toonde de prospectieve Diabetestudie van het Verenigd Koninkrijk (UKPDS) aan dat de intensieve behandeling van hyperglycemie op lange termijn het voorkomen van microvasculaire complicaties kan verminderen, maar slechts in de subgroep van met metformine behandelde patiënten met overgewicht, de morbiditeit en mortaliteit cardiovascular1 (fig. 1)., De publicatie van deze resultaten herlanceerde het gebruik van dit geneesmiddel, dat is gegaan van wordt beperkt tot momenteel de basis van de behandeling van DM2, zoals aanbevolen door de meest recente klinische praktijk guidelines2-4 en de standaard voor het vergelijken van nieuwe geneesmiddelen en therapeutische strategieën.
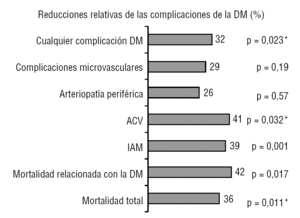
figuur 1 Voordelen van behandeling met metformine in de UKPDS1-studie. 1.,704 patiënten met overgewicht werden gerandomiseerd naar conventionele behandeling (411) of intensieve behandeling: metformine (342), sulfonylureumderivaten (542) of insuline (409). ACV: beroerte, DM: diabetes mellitus; AMI: acuut myocardinfarct. * Significante verschillen met insuline en sulfonylureumderivaten.,
Dit artikel zal de gegevens over de voordelen van behandeling met metformine bij DM2 zowel alleen als in combinatie met andere orale geneesmiddelen en insuline bijwerken, evenals de groeiende kritiek op de contra-indicaties voor het risico op lactaatacidose.,
farmacologische effecten van metformine en contra-indicaties
werkingsmechanisme en gunstige effecten
het belangrijkste werkingsmechanisme van metformine is de vermindering van de glucoseproductie in de lever door afname van de hepatische gluconeogenese, hoewel het in mindere mate ook de glucoseopname in de spiercel verhoogt 5, 6. Metformine is het enige aanbevolen biguanide, zowel bij volwassenen als bij adolescenten en kinderen ouder dan 10 jaar, aangezien fenformine en buformine een onaanvaardbaar hoog risico op lactaatacidose hebben.6,
De werkzaamheid is vergelijkbaar met die van sulfonylureumderivaten (verlagingen van HbA1c tussen 1,5 en 2%), maar zonder gewichtstoename of hypoglykemie te veroorzaken en wordt geassocieerd met een verlaging van bloeddrukwaarden, triglyceriden, totaal cholesterol en low density lipoproteïnen, PAI-1 en andere markers van vasculaire ontstekingen5,6. In een recente Cochrane-meta-analyse werd geen gewichtsafname waargenomen in klinische onderzoeken in vergelijking met placebo of dieet, maar werd minder gewichtstoename waargenomen in onderzoeken tegen sulfonylureumderivaten, glitazonen of insuline5., Het wordt geëlimineerd door de renale route zonder metaboliseren.
dosering en toedieningsschema
Eén tablet per dag (850 mg) moet worden gestart met de hoofdmaaltijd om gastro-intestinale bijwerkingen te verminderen. Afhankelijk van de klinische respons dienen de Doses elke 1 tot 2 weken te worden verhoogd tot maximaal 2 tot 3 tabletten, omdat de respons dosisafhankelijk is. 85% van de patiënten bereikt de maximale verlaging van HbA1c (2%) met doses van 2.000 mg, zonder verdere verlagingen bij het bereiken van 2.500 mg 6. Echter, 2.,550 mg was de gemiddelde dagelijkse dosis die werd gebruikt in het UKPDS1-onderzoek.
bijwerkingen
de meest voorkomende bijwerking is gastro-intestinale intolerantie: abdominale pijn, flatulentie en vooral diarree (30%), die dosisafhankelijk, zelfbeperkend en van voorbijgaande aard is en gewoonlijk wordt weggenomen door verlaging van de dosis van het geneesmiddel. 5% van de patiënten verdraagt zelfs de minimumdoses niet6. Andere effecten, zoals metaalachtige smaak, komen veel minder vaak voor. Het tekort aan absorptie van vitamine B12, waargenomen bij 30% van de patiënten, veroorzaakt zelden pernicieuze anemie.,
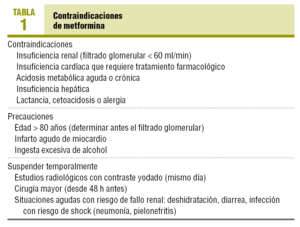
de ernstigste bijwerking, hoewel zeer zelden, is lactaatacidose, die heeft geleid tot contra-indicatie bij nier – of hartfalen en andere situaties die daartoe predisponeren (Tabel 1). De behandeling dient tijdelijk te worden gestaakt in geval van acuut myocardinfarct( AMI), ernstige infecties en elke andere situatie die vatbaar is voor acuut nierfalen of acidose (dehydratie, ernstige diarree). Geplande grote chirurgische ingrepen dienen 48 uur eerder te worden gestaakt., In het geval van radiologische scans met jodiumcontrast is het voldoende deze op de dag van de test op te schorten.
lactaatacidose geassocieerd met metformine
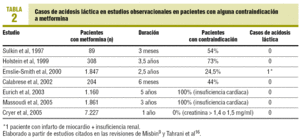
het risico op lactaatacidose is het belangrijkste obstakel voor het gebruik van metformine, ondanks het feit dat het sinds 1957 op de markt is. Het is zeer zeldzaam en de incidentie ervan wordt geschat op ongeveer 3 gevallen per 100.000 patiënten per jaar6., Vrijwel alle gevallen hebben zich voorgedaan bij personen met nierinsufficiëntie en in situaties van hypoxemie, zoals shock, waarbij mortaliteit tot 50% 7. In de afgelopen jaren is de rol van metformine bij lactaatacidose in twijfel getrokken en men is tot de conclusie gekomen dat metformine een niet-causaal verband zou kunnen vormen bij patiënten met een ernstige acute ziekte7-9 en dat het zelfs een beschermend effect zou kunnen hebben op de mortaliteit die gepaard gaat met lactaatacidose bij patiënten die het middel innamen7., In observationele studies hebben patiënten die worden behandeld met metformine dus een risico op lactaatacidose gelijk aan of lager dan dat van alle diabetici10, 11. In feite is er geen verband tussen metformine en lactaatacidose of melkzuurconcentraties aangetoond in de Cochrane review, die 206 vergelijkende klinische onderzoeken en cohortstudies omvat sinds 1959 (47.846 patiëntjaren behandeld met metformine en 38.221 patiëntjaren in de controlegroep)8., In deze zelfde review was er geen verschil in de incidentie van lactaatacidose (verschil 0,00); de bovengrens van het 95% betrouwbaarheidsinterval was 6,3 per 100.000 voor metformine en 7,8 voor comparatoren8. Daarnaast hebben verschillende observationele onderzoeken uitgewezen dat metformine wordt gebruikt bij patiënten met nier-of hartinsufficiëntie bij wie het theoretisch gecontra-indiceerd is, zonder dat de incidentie van lactaatacidose toeneemt 10-15 (Tabel 2). Het percentage patiënten met een contra-indicatie varieert dus van 25 tot 75% 16., Gevallen blijven echter gepubliceerd, wat wordt geïnterpreteerd als een publicatiebias voor gevallen waarin deze complicatie optreedt bij een patiënt die met metformine7,9 wordt behandeld.
concluderend is het aantal gevallen van met metformine geassocieerde lactaatacidose laag gezien het wijdverbreide gebruik dat momenteel wordt gemaakt. Het feit dat metformine zonder problemen is gebruikt bij patiënten met contra-indicaties kan worden geïnterpreteerd als bewijs dat het geen lactaatacidose veroorzaakt.9, Gevallen van overdosering lactaatacidose bij jonge patiënten met suïcidale intenties wijzen er echter op dat accumulatie van metformine in geval van nierfalen lactaatacidose bij risicopatiënten kan versnellen. Indien gevallen van overdosering echter worden uitgesloten, zijn deskundigen van mening dat de meeste gevallen niet rechtstreeks door metformine7, 9, 17 worden veroorzaakt.
moeten de contra-indicaties voor metformine worden gewijzigd?,
metformine is gecontra-indiceerd voornamelijk in situaties die predisponeren voor lactaatacidose: nierfalen (vanwege het risico op geneesmiddelaccumulatie), situaties die predisponeren voor hypoxie (chronisch hartfalen of respiratoir falen), cirrose met leverfalen, alcoholisme en in acute situaties zoals dehydratie, AMI of shock (Tabel 1)., Het kan worden voorgeschreven bij oudere patiënten, hoewel glomerulaire filtratie altijd vooraf moet worden berekend, omdat serumcreatinine geen betrouwbare maat is voor de nierfunctie bij ouderen, vooral bij vrouwen.
indien de contra-indicaties voor metformine strikt in acht werden genomen, zou een groot aantal patiënten de voordelen van de behandeling worden onthouden, en daarom pleiten veel auteurs ervoor om de behandeling niet systematisch op te schorten omdat er onvoldoende bewijs is om 16-20 te rechtvaardigen., Voor McCormack et al17 wegen de voordelen van een behandeling met metformine bij patiënten met nier-of hartfalen ver op tegen het potentiële risico op lactaatacidose.
metformine en nierfalen
het datablad in de Verenigde Staten beschouwt creatinine als een contra-indicatie > 1,5 mg/ml bij mannen en 1,4 bij vrouwen, terwijl het in Europa gecontra-indiceerd is voor glomerulaire filtratie van minder dan 60 ml/min, en in sommige regionale richtlijnen is het toegestaan tot waarden die niet lager zijn dan 30 ml / min19,20., Er is echter geen bewijs voor de mate van nierfunctie die beschermt of predisponeert voor lactaatacidose. 17,19 bijvoorbeeld in een klinisch onderzoek waarin 393 patiënten met een nierfunctiestoornis (serumcreatinine tussen 1,3 en 2,2 mg/dl) die gepaard gingen met andere chronische ziekten die ook gecontra-indiceerd waren voor metformine (ischemische hartziekte, COPD en hartfalen) gerandomiseerd werden om metformine te volgen of te stoppen, zonder verschil in complicaties en geen gevallen van lactaatacidose werden waargenomen in de periode van 4 jaar15., De auteurs concluderen dat het kan worden gebruikt zolang het serumcreatinine niet hoger is dan 2,2 mg / ml en de suspensie ervan niet noodzakelijk acht wanneer er sprake is van ischemische hartziekten, COPD of hartfalen15. Aan de andere kant zijn onlangs 2 Britse populatiestudies gepubliceerd die de glomerulaire filtratiesnelheid analyseren die wordt geschat door de modificatie van dieet in nierziekte (Mdrd) formule bij diabetespatiënten, met als doel een veilige drempel vast te stellen voor het voorschrijven van 19,20. In de studie van Warren et al19, met 11.,297 diabetici behandeld met metformine, is een glomerulaire filtratiesnelheid van 40 ml / min of zelfs 36 ml/min ingesteld als de ondergrens voor hun voorschrift, die alle patiënten zou omvatten die met de drug worden behandeld. In dit onderzoek had 25,5% van de patiënten contra-indicaties voor glomerulair filtraat 20. Dit voorstel lijkt zeer redelijk gezien het grote aantal ouderen aan wie het wijdverbreide gebruik van MDRD de voordelen van een behandeling met metformine zou kunnen ontnemen., Aan de andere kant moet erop worden aangedrongen de patiënt te leren dat hij de behandeling onmiddellijk dient te schorsen in geval van acute situaties die predisponeren tot lactaatacidose (Tabel 1).
metformine en hartfalen
metformine is gecontra-indiceerd bij hartfalen waarvoor medicamenteuze behandeling nodig is in Europa, terwijl in de Verenigde Staten alleen in de klassen III-IV van de classificatie van de New York Heart Association (NYHA)., Verschillende observationele studies tonen echter aan dat behandeling met metformine veilig is bij patiënten met hartfalen13,14 en 16 en sommige auteurs suggereren dat het in deze situatie niet gecontra-indiceerd dient te zijn14-18. In 2 observationele studies uitgevoerd in Schotland (Tayside), 13 en in de Verenigde Unidos14, die patiënten ten minste één jaar na ontslag volgden, hebben we significante verminderingen waargenomen in ziekenhuisopnames (odds ratio = 0,87), 13 en in de mortaliteit door alle oorzaken (OR = 0,70 en 0,86)13,14, in vergelijking met andere orale geneesmiddelen of insuline., Gezien deze resultaten lijkt het redelijk om metformine te handhaven als de patiënt wordt vastgesteld17, 18 en de behandeling,ten minste tijdelijk, te schorsen in situaties van exacerbatie of verergering van hartfalen17. Het productinformatieblad moet waarschijnlijk alleen worden aangepast en gecontra-indiceerd bij ernstig hartfalen (graad III en IV van de NYHA-classificatie), dat wil zeggen wanneer dyspnoe de activiteit van de patiënt aanzienlijk beperkt en daarom het risico op acute decompensatie hoger is.,
metformine als het geneesmiddel van eerste keuze
zowel het gezamenlijk document van de Amerikaanse (ADA) en Europese diabetesverenigingen (EASD) over de behandeling van DM24 en de International Diabetes Federation (IDF)Gids 3 beschouwen metformine als het geneesmiddel van eerste keuze als monotherapie, samen met de andere orale geneesmiddelen en insuline gereserveerd voor gecombineerde behandeling met metformine (fig. 2)., Deze aanbevelingen en het behandelingsalgoritme zijn opgenomen in het ada standards of Care annual recommendation document 2007 (beschikbaar op: http://care.diabetesjournals.org/cgi/reprint/30/suppl_1/S4).
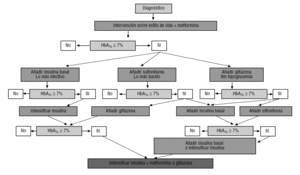
traditioneel werd aanbevolen om te beginnen met metformine bij patiënten met overgewicht en met een secretagoog bij patiënten met normaal gewicht., Beide richtlijnen zijn echter van mening dat metformine altijd een keuze is, omdat het duidelijke voordelen heeft ten opzichte van de rest van de orale geneesmiddelen,omdat het de insulinegevoeligheid verbetert en geen gewichtstoename of hypoglykemie betreft3, 4.
om te bepalen of glitazon de voorkeur verdient als initiële geneesmiddel, werd de Adopt-studie (Diabetes Outcome Progression Trial) opgezet, waarin 4.360 patiënten met DM2 zonder medicamenteuze behandeling gerandomiseerd werden voordat ze tot 8 mg rosiglitazon, tot 15 mg glibenclamide en tot 2 g metformine21 kregen., De cumulatieve incidentie van falen van monotherapie (belangrijkste variabele) na 5 jaar was 15% met rosiglitazon, 21% met metformine en 34% met glibenclamide, met een relatieve risicoreductie van 32% (rosiglitazon versus metformine) en 63% (rosiglitazon versus glibenclamide). Rosiglitazon had een grotere gewichtstoename en oedeem dan metformine en glibenclamide, maar minder gastro-intestinale effecten dan metformine en minder hypoglykemie dan glibenclamide., Hoewel de resultaten van de bloedglucoseregulatie met rosiglitazon beter lijken, blijft metformine, gezien de hogere kosten en de hogere frequentie van bijwerkingen van rosiglitazon, het gewenste geneesmiddel.,
gecombineerde behandeling van metformine met andere orale geneesmiddelen
om de glykemische controle te verbeteren wanneer monotherapie faalt alle behandelingsrichtlijnen stellen voor om een tweede oraal geneesmiddel toe te voegen 2,3, hoewel de meest recente ADA / EASD4 op hetzelfde niveau de toevoeging van nachtelijke insuline (de optie die zij het meest effectief acht), een sulfonylureumderivaat (de meest voordelige optie) of een glitazon (de optie met een lager risico op hypoglykemie) voorstelt (fig. 2)., De rechtvaardiging van combinatietherapie is niet alleen gebaseerd op het falen van langdurige monotherapie, maar op het feit dat het haalbaar is om te profiteren van het synergetische effect van verschillende werkingsmechanismen van geneesmiddelen.
De combinatie van metformine en een sulfonylureumderivaat vormt het verband met de meeste gebruikservaring. De toevoeging van metformine aan patiënten behandeld met een sulfonylureumderivaat verlaagt het HbA1c met 1,5 tot 2 punten zonder het aantal hypoglykemieën significant te verhogen2,5,6., Andere orale geneesmiddelassociaties bleken ook effectief te zijn, hoewel de waargenomen verlagingen van HbA1c afhankelijk zijn van de sterkte van het toegevoegde geneesmiddel en niet groter zijn dan die beschreven met de combinatie van sulfonylureum plus metformine2. De GEDAPS-groep in zijn nieuwe algoritme (beschikbaar op: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf) kiest voor deze associatie, hoewel het ook de toevoeging van nachtelijke insuline als optioneel alternatief overweegt (fig. 3)., Een tussentijdse analyse van de RECORD-studie (rosiglitazon geëvalueerd voor cardiale uitkomsten en regulering van de glycemie bij Diabetes) is onlangs gepubliceerd, waarbij rosiglitazon toegevoegd aan sulfonylureumderivaten of metformine werd vergeleken met de combinatie van sulfonylureumderivaten en metformine, zonder significante verschillen in cardiovasculaire morbiditeit en mortaliteit tussen de drie behandelingen22., Totdat de definitieve resultaten van deze studie bekend zijn (eind 2008), zullen we echter niet kunnen weten of, zoals vastgesteld door het ada/EASD-algoritme, de Associatie van glitazon plus metformine op hetzelfde niveau kan worden beschouwd als dat van sulfonylureum Plus metformine4.
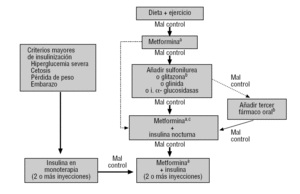
Figuur 3 Gedaps Groep type 2 diabetes mellitus behandelingsalgoritme. Beschikbaar in: http://www.redgedaps.org/images/recmateriales/algoritmos-gedaps-ADAEASD2006.pdf. In stippellijn, andere alternatieven te overwegen., als het gecontra-indiceerd is of niet wordt verdragen, overweeg dan andere geneesmiddelen (meestal een sulfonylureumderivaat). bconsider glitazon als er abdominale obesitas is: lager risico op hypoglykemie maar hoger dan sulfonylureum. als de patiënt 2 of meer orale geneesmiddelen neemt, handhaaf dan dezelfde dosis metormine en evalueer de rest. gewoonlijk: metoformine plus sulfonylureumderivaten plus glitazon.,
Associatie van metformine-sulfonylureumderivaten en mortaliteit
in de UKPDS-studie werd deze associatie Getest met behulp van de willekeurige toewijzing van behandeling met metformine in een subgroep van patiënten met een slechte controle ondanks maximale doses sulfonylureumderivaten (clorporpramida of glibenclamide), en werd waargenomen na 6,6 jaar follow-up, een significante toename in mortaliteit geassocieerd met diabetes (RR = 1,96, p = 0,0039) in vergelijking met de groep die alleen het sulfonylureumderivaat bleef gebruiken, wat u de veiligheid van deze combinación1., De auteurs schreven dit feit toe aan willekeur omdat, naast het kleine aantal voorvallen, beide groepen een lagere mortaliteit vertoonden dan verwacht in vergelijking met de totale cohort van de studie. Hoewel de mortaliteit hoger was bij patiënten die met de combinatie werden behandeld, was het totale aantal cardiovasculaire voorvallen in feite gelijk1. Aan de andere kant, een observationele studie van de Schotse Tayside groep tijdens het decennium 1991-2000, in een populatie van 5.,730 patiënten vertoonden ook een hogere gecorrigeerde cardiovasculaire mortaliteit bij patiënten behandeld met combinatie (OR = 2,43) of sulfonylureumderivaat alleen (OR = 1,70) in vergelijking met metformine sola23. Er werd echter een vermindering van de gecorrigeerde cardiovasculaire mortaliteit van 38% (OR = 0,62) waargenomen in de subgroep die gelijktijdig met de behandeling met beide geneesmiddelen begon. Tot slot, meer recent, is een andere observationele studie gepubliceerd met gegevens uit een record uit de Saskatchewan regio (Canada) met de grootste steekproefgrootte (12.,188 patiënten) en ook 10 jaar follow-up (1991-2000). In dit onderzoek was de aangepaste cardiovasculaire mortaliteit ten opzichte van alleen sulfonylureumderivaat lager in de groep die werd behandeld met de combinatie van metformine plus sulfonylureumderivaat (OR = 0,61) of metformine alleen (or = 0,75)24. Ondanks deze controverses, wordt momenteel aanvaard dat deze associatie veilig is en van eerste keuze wanneer een van de 2 geneesmiddelen in monotherapie faalt 2-4,6 en dus wordt het verzameld in het algoritme van de GEDAPS-groep (fig. 3).,
combinatiebehandeling van insuline met metformine
wanneer met 2 of 3 orale geneesmiddelen geen adequate controle wordt bereikt, is de beste optie om een nachtelijke dosis insuline toe te voegen met behoud van metformine, in plaats van alleen insulinisatie.2-4, 6. Gewichtstoename en hypoglykemie zijn lager dan bij monotherapie met insuline.Ook bij patiënten die worden behandeld met twee of meer doses insuline en een slechte controle, is het raadzaam om metformine toe te voegen, aangezien HbA1c en de behoefte aan insuline2,6 verminderd zijn.,
conclusies
metformine is momenteel het geneesmiddel bij uitstek voor DM2, zoals erkend in de belangrijkste richtlijnen voor klinische praktijk, en is werkzaam zowel bij monotherapie als in combinatie met andere orale geneesmiddelen of insuline. De bewezen voordelen in termen van cardiovasculaire complicaties en mortaliteit waargenomen in de UKPDS en het lagere risico van hypoglykemie en gewichtstoename in vergelijking met andere therapeutische opties maken het verkieslijk bij alle patiënten met DM2., Met betrekking tot de contra-indicaties van het medicijn moeten ze waarschijnlijk worden aangepast, omdat het risico op lactaatacidose vergelijkbaar is met dat van andere antidiabetica, zelfs als hun contra-indicaties niet worden gerespecteerd. Aangezien lactaatacidose echter een dergelijke ernstige complicatie is, mag het niet worden voorgeschreven in geval van ernstig nierfalen (glomerulaire filtratie
belangrijkste punten
• metformine is het geneesmiddel bij uitstek bij patiënten met obesitas en een normopgewicht en is werkzaam zowel bij monotherapie als in combinatie met andere orale geneesmiddelen of insuline.,
• verschillende observationele studies tonen aan dat patiënten behandeld met metformine een lagere totale en cardiovasculaire mortaliteit hebben dan patiënten behandeld met andere orale geneesmiddelen of insuline.
• talrijke observationele studies tonen aan dat het risico op lactaatacidose geassocieerd met metformine zeer laag is en niet hoger is dan dat van andere orale geneesmiddelen, ondanks het feit dat het wordt gebruikt bij een significant percentage patiënten bij wie het theoretisch gecontra-indiceerd is.,
* gezien de ernst van lactaatacidose, dient metformine vermeden te worden in geval van ernstige nierinsufficiëntie (glomerulaire filtratie • de sulfonylureum-metformine associatie vormt de combinatie met meer ervaring in het gebruik, lagere kosten en grotere effectiviteit, hoewel de voordelen op lange termijn niet goed zijn vastgesteld.
Eerstelijnszorgcentrum la Mina. Institut Català de La Salut.
SAP Litoral. Sant Adrià De Besòs. Barcelona. Spanje. Gedaps Network (Diabetes studiegroep in eerstelijnszorg).